Restauration immédiate avec prise en charge simultanée des tissus durs et mous
Sponsorisé par Henry ScheinLes concepts de traitement tels que la pose immédiate d'implants et la restauration immédiate augmentent la satisfaction des patients et deviennent de plus en plus importants dans le concept d'un cabinet.
Les patients préfèrent une durée de traitement plus courte et un nombre réduit de séances. Outre la réduction des coûts de traitement, d’autres arguments plaident en faveur d’une restauration prothétique plus rapide, d’une préservation à long terme des tissus durs et mous, et d’un résultat prévisible et esthétiquement supérieur [37].
Des mesures d’augmentation mineures sont réalisées simultanément à l’implantation. ~ Dr. Martin Brückner, M.Sc.
La décision de savoir si et à quel moment la pose immédiate d’un implant peut être effectuée ou si la procédure en deux étapes ou la cicatrisation couverte doivent être choisies nécessite à la fois une grande expérience clinique et des connaissances biologiques. Tout d’abord, une indication stricte est établie pour déterminer si une dent doit être retirée ou si la préservation doit être privilégiée [38]. Une dent infectée peut à la fois endommager l’os de la mâchoire et provoquer des lésions massives des tissus mous, qui nécessitent alors une reconstruction importante. Ce n’est que lorsqu’une dent a été extraite par voie atraumatique et que l’espace alvéolaire a été soigneusement cureté que l’on peut décider de poser ou non un implant immédiat. Pour une restauration thérapeutique immédiate, l’obtention de la stabilité primaire requise de l’implant est alors la condition préalable fondamentale [39]. Comme les critères de pose d’un implant immédiat avec restauration immédiate ne peuvent être évalués qu’en peropératoire, et ce malgré les diagnostics radiologiques, il est essentiel d’informer le patient en détail de tous les scénarios de traitement possibles en préopératoire.
Le cas du patient
En mars 2019, un patient de 39 ans a été adressé à notre cabinet de chirurgie buccale par son médecin généraliste pour une fistule sur la dent 21 et une douleur à la pression dans la région, avec la demande d’une nouvelle amputation de l’extrémité de la racine (RTA). Suite à un traumatisme durant l’enfance, la dent avait fait l’objet d’un traitement radiculaire chez d’autres confrères ainsi que d’une résection.
Les résultats médicaux généraux n’ont révélé aucune anomalie particulière. Après un diagnostic dentaire approfondi, le pronostic de maintien de la santé dentaire et bucco-dentaire par une nouvelle RTA était défavorable. Lors de la consultation, le patient avait expressément décidé de ne pas préparer les dents adjacentes saines, ce qui signifiait qu’un bridge conventionnel était hors de question. Il ne voulait pas non plus d’une restauration provisoire amovible.
Par conséquent, l’extraction de la dent avec l’option d’une mise en place immédiate d’un implant et d’une restauration provisoire immédiate a été discutée avec le médecin généraliste et le patient, à condition qu’il n’y ait pas d’inflammation aiguë et que la restauration provisoire puisse être exclue de la mise en charge fonctionnelle malgré l’occlusion profonde et l’abrasion sévère. Un concept de pilier avec Platform Switching permet de former une coiffe fonctionnelle pour les tissus mous. Dans certains cas, la stabilisation de la paroi osseuse vestibulaire à l’aide d’une membrane et d’un matériau de substitution osseuse peut être réalisée simultanément à la pose de l’implant. Cette procédure permet de créer un tissu péri-implantaire stable. Le manchon gingival sain et épais soutient la transition naturelle dans la zone esthétique rouge-blanc, qui devient apparente après la cicatrisation de l’implant lors de la restauration finale.
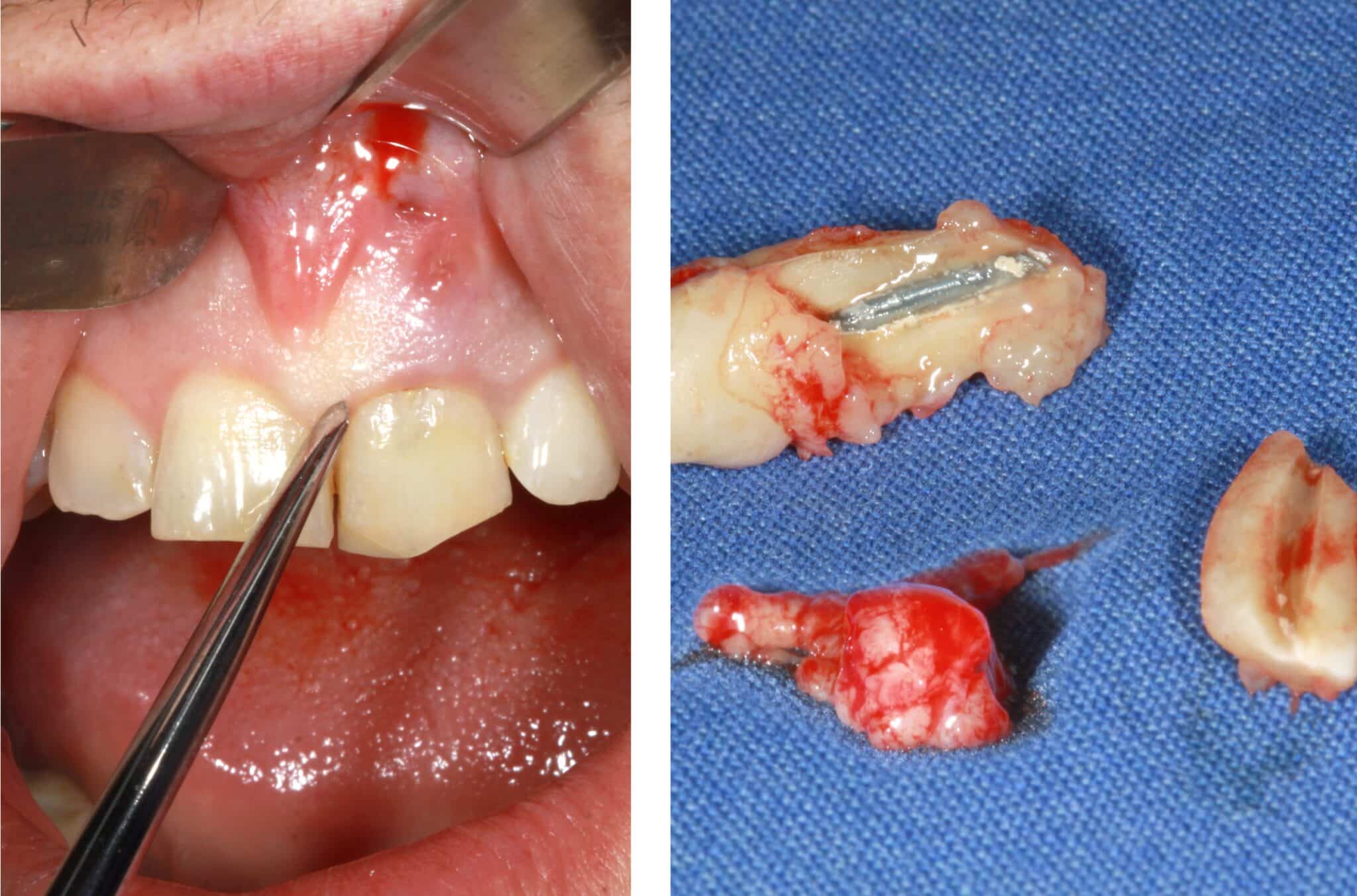
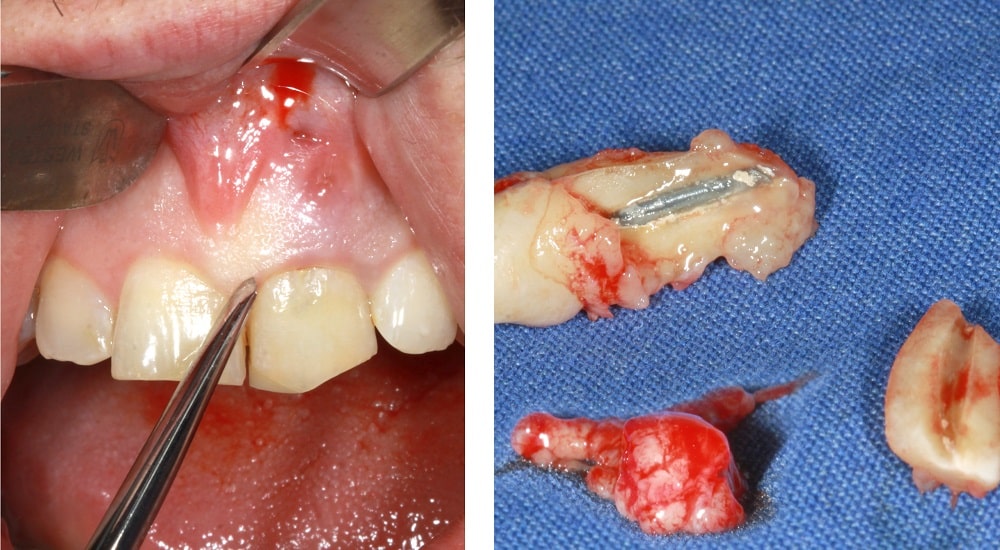
1. Une amputation répétée de l’extrémité de la racine présentait un mauvais pronostic à long terme pour la préservation de la dent 21. Pour protéger les structures tissulaires environnantes, l’extraction a été réalisée avec une invasion minimale. En raison de la fistule, la paroi vestibulaire n’était que partiellement présente. L’accent a donc été mis sur la préservation des structures osseuses intactes. La dent 21 a été extraite à l’aide de périotomes et de pinces, et le tissu de la fistule a été entièrement retiré.
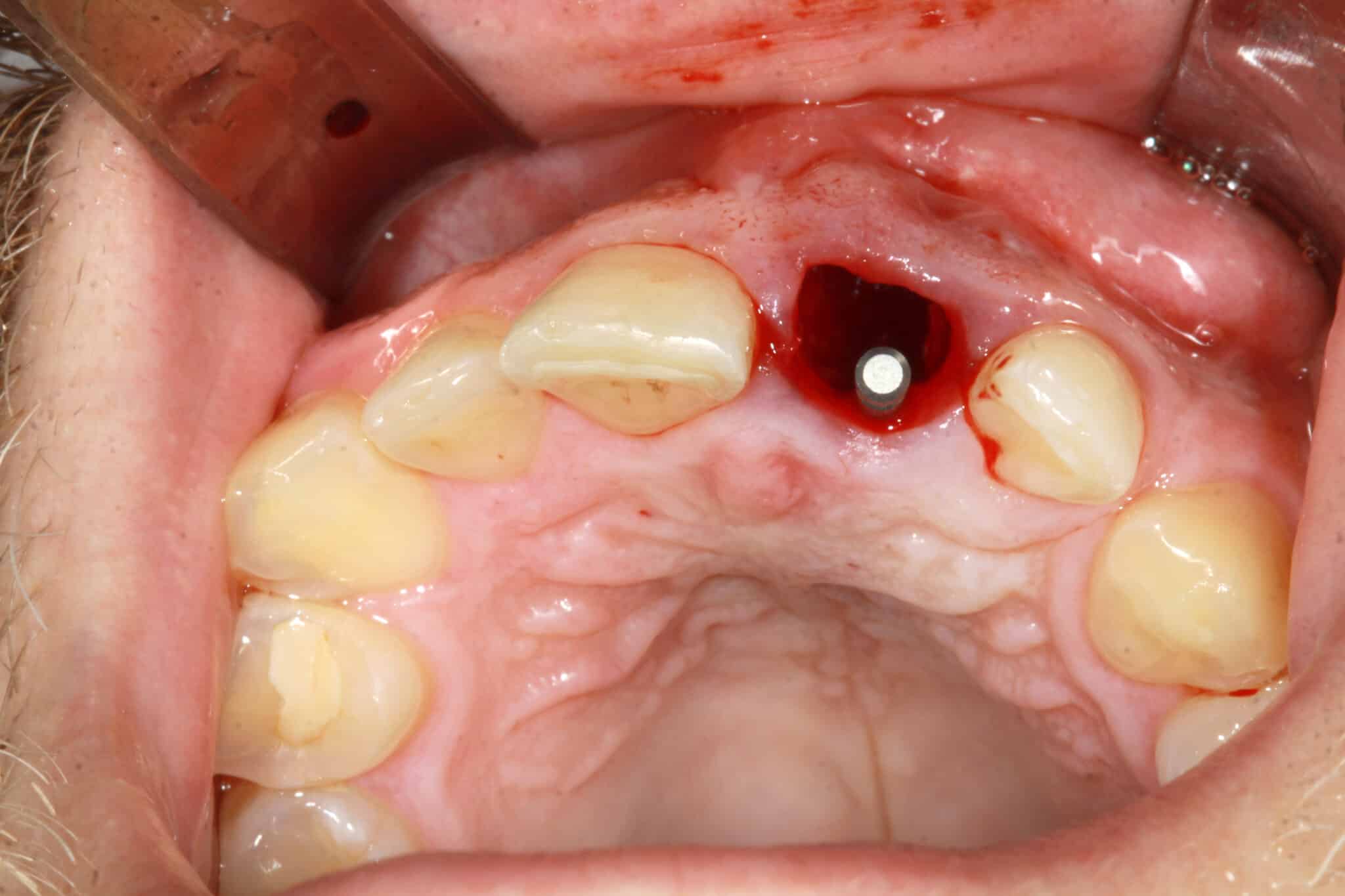
2. Après avoir soigneusement cureté la cavité alvéolaire, la position tridimensionnelle correcte de l’implant a été déterminée et le foret pilote a été positionné en direction palatine dans l’alvéole à trois parois entièrement intacte. La préparation du lit implantaire pour un implant CONELOG® PROGRESSIVE-LINE de 16 mm (Ø 3,8 mm) a été réalisée conformément au protocole chirurgical.
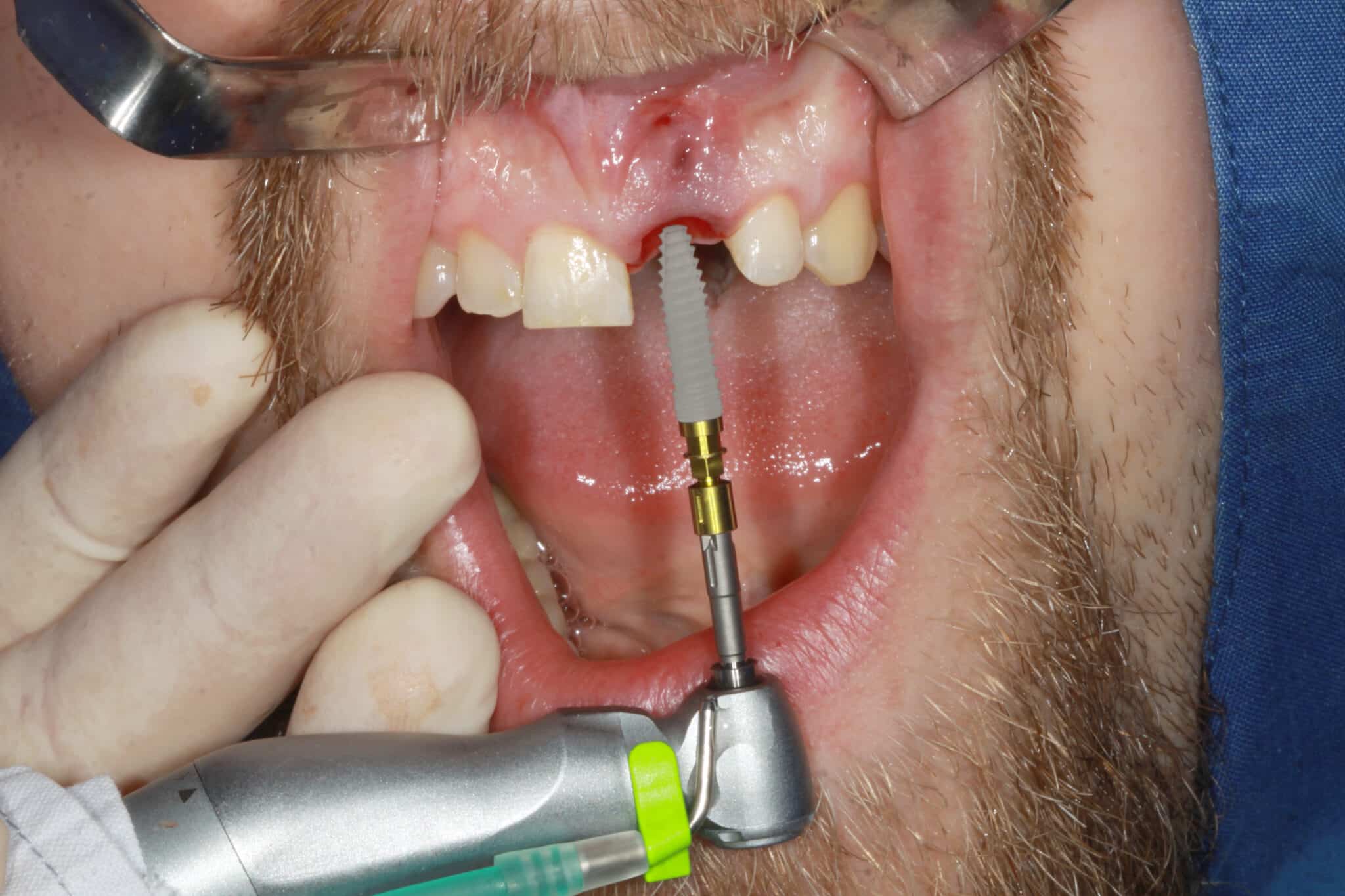
3. Une insertion primaire stable peut être réalisée car le corps conique apical de l’implant peut être entièrement ancré dans l’os local en raison de sa longueur. L’implant a été inséré avec un couple suffisant au contact de la paroi alvéolaire palatine. Le macro design de l’implant développé pour les protocoles de restauration immédiate a atteint une stabilité initiale élevée sur les cinq à six millimètres apicaux.
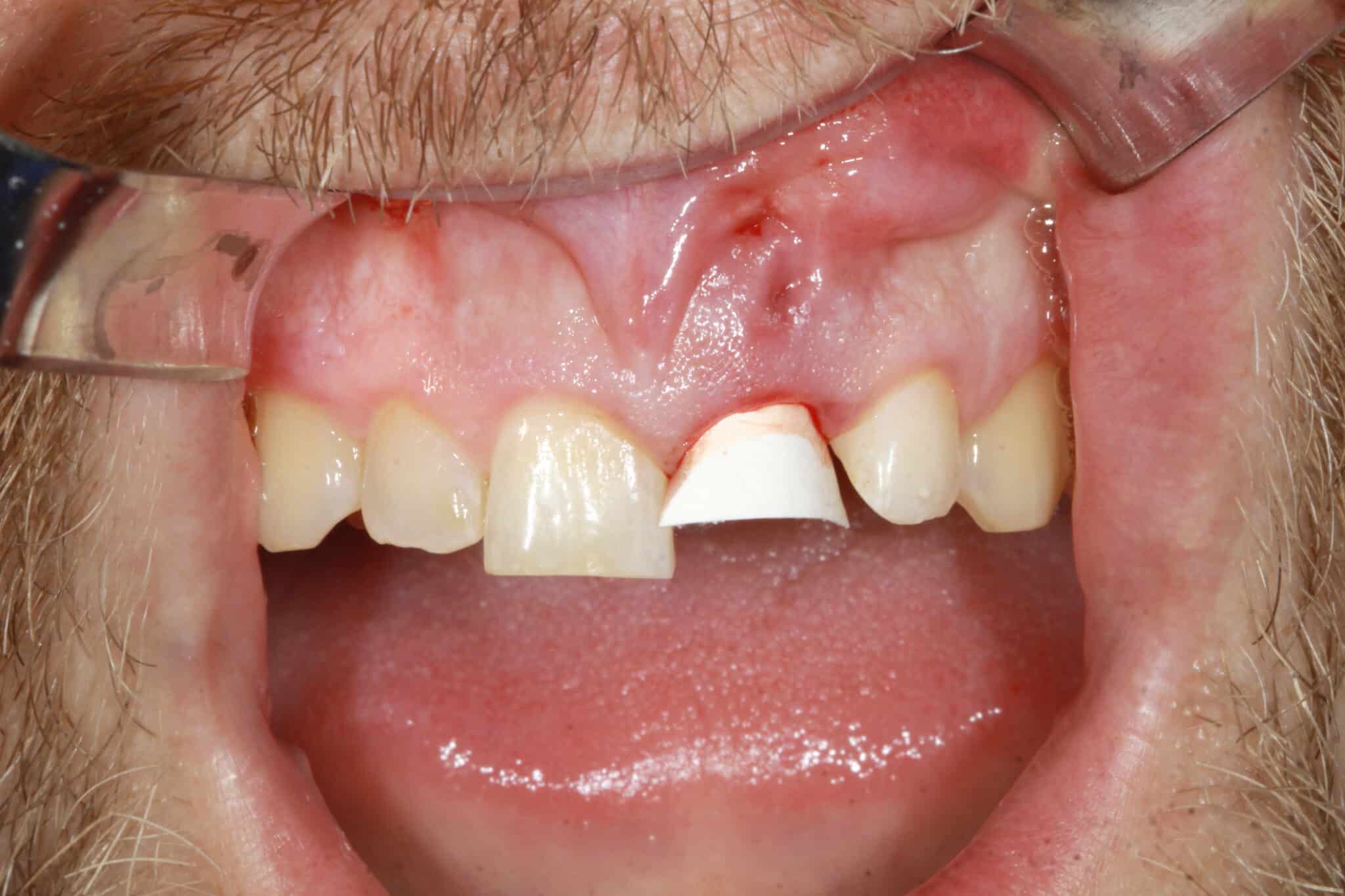
4. Pour permettre une régénération prévisible du défaut, une membrane de collagène (Mem-Lok Pliable) a été insérée dans une poche de tissu mou préparée de façon minimale, séparant les types de cellules régénératrices à prolifération lente, telles que les ostéoblastes et les cellules parodontales, des cellules épithéliales et de tissu conjonctif à prolifération rapide.
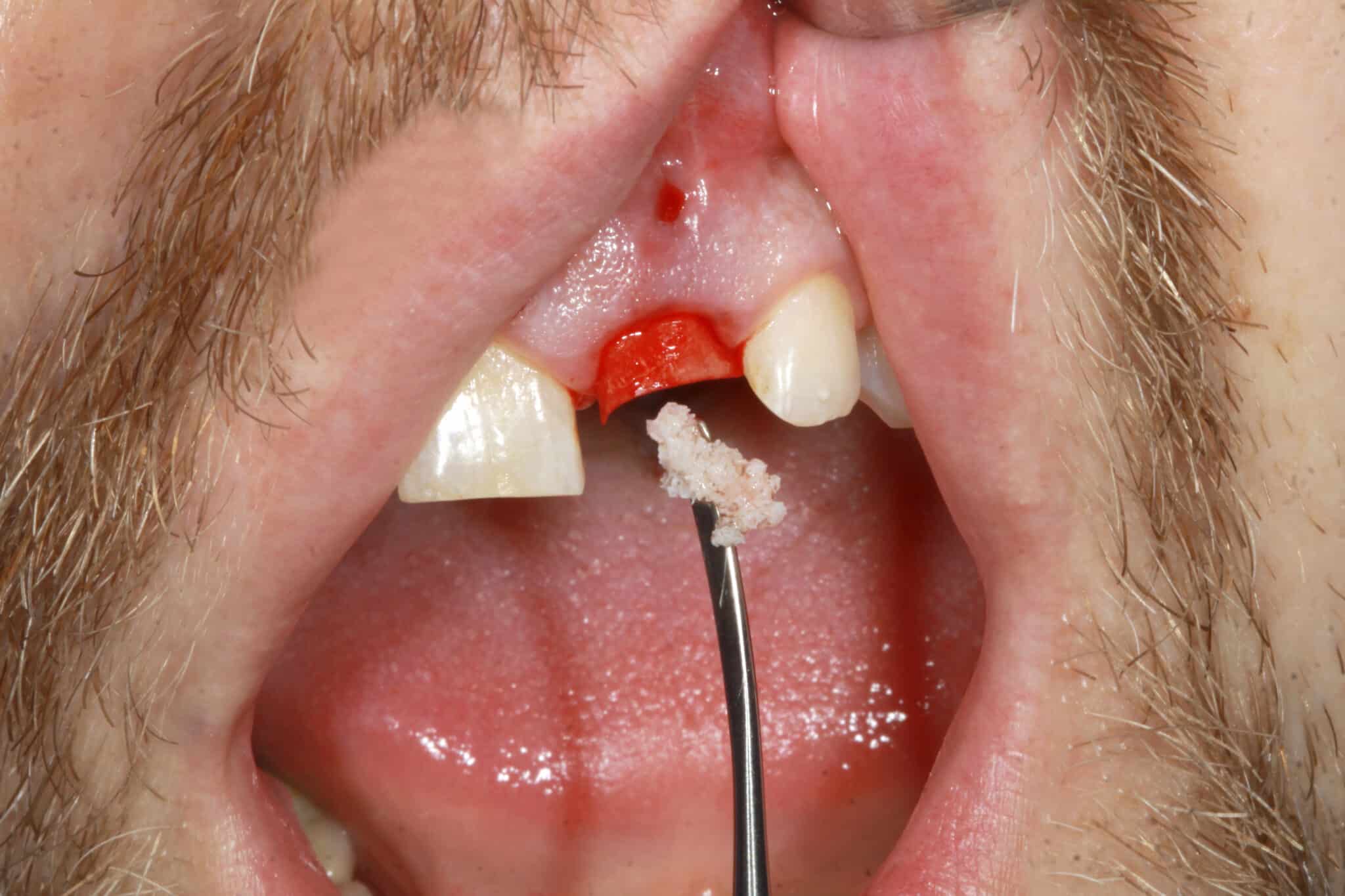
5. L’espace entre l’implant et la paroi osseuse, respectivement, a été comblé avec un substitut osseux d’origine porcine (MinerOss® XP). La membrane de collagène résorbable et facile à manipuler est idéale pour couvrir les zones d’augmentation. Elle peut être suturée ou tirée dans la poche et est complètement remodelée après trois à quatre mois.
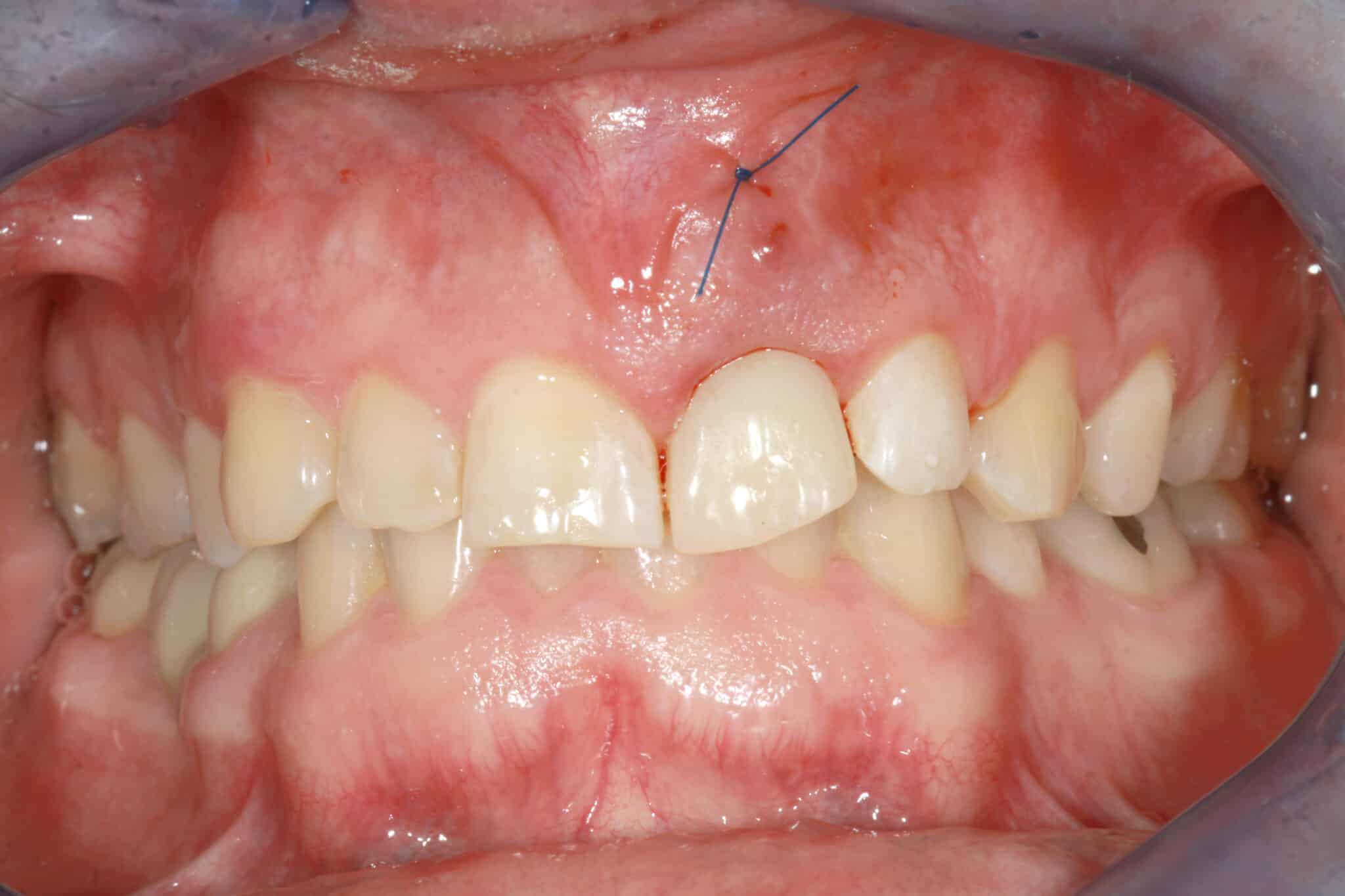
6. L’ouverture de la fistule a été fermée par une suture à bouton unique. La couronne en acrylique fraisée a été finalisée après une prise d’empreinte numérique peropératoire. Collée à une base adhésive CAD/CAM, la couronne provisoire a été mise en place et exclue de la fonction. La gencive s’est adaptée directement au profil anatomique de la couronne – les meilleures conditions pour une architecture saine et durable des tissus durs et mous.
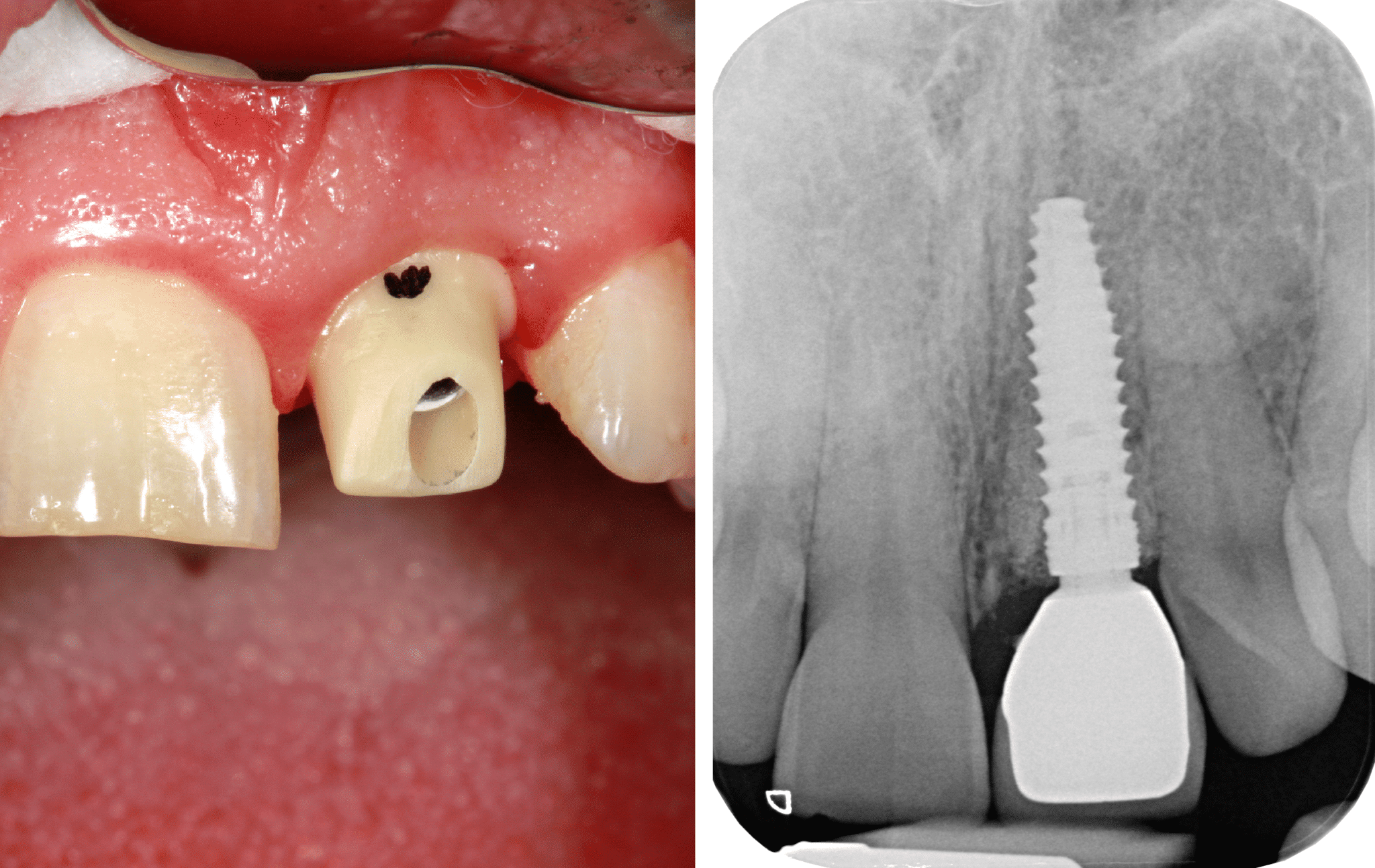
7. La position de l’interface couronne-pilier a été vérifiée lors de l’insertion du pilier en zircone. Les tissus mous péri-implantaires et les papilles interdentaires étaient exempts d’irritation et présentaient des contours anatomiques. Un an après l’intervention chirurgicale, la radiographie de suivi a révélé un niveau osseux stable à la hauteur de l’épaulement de l’implant.
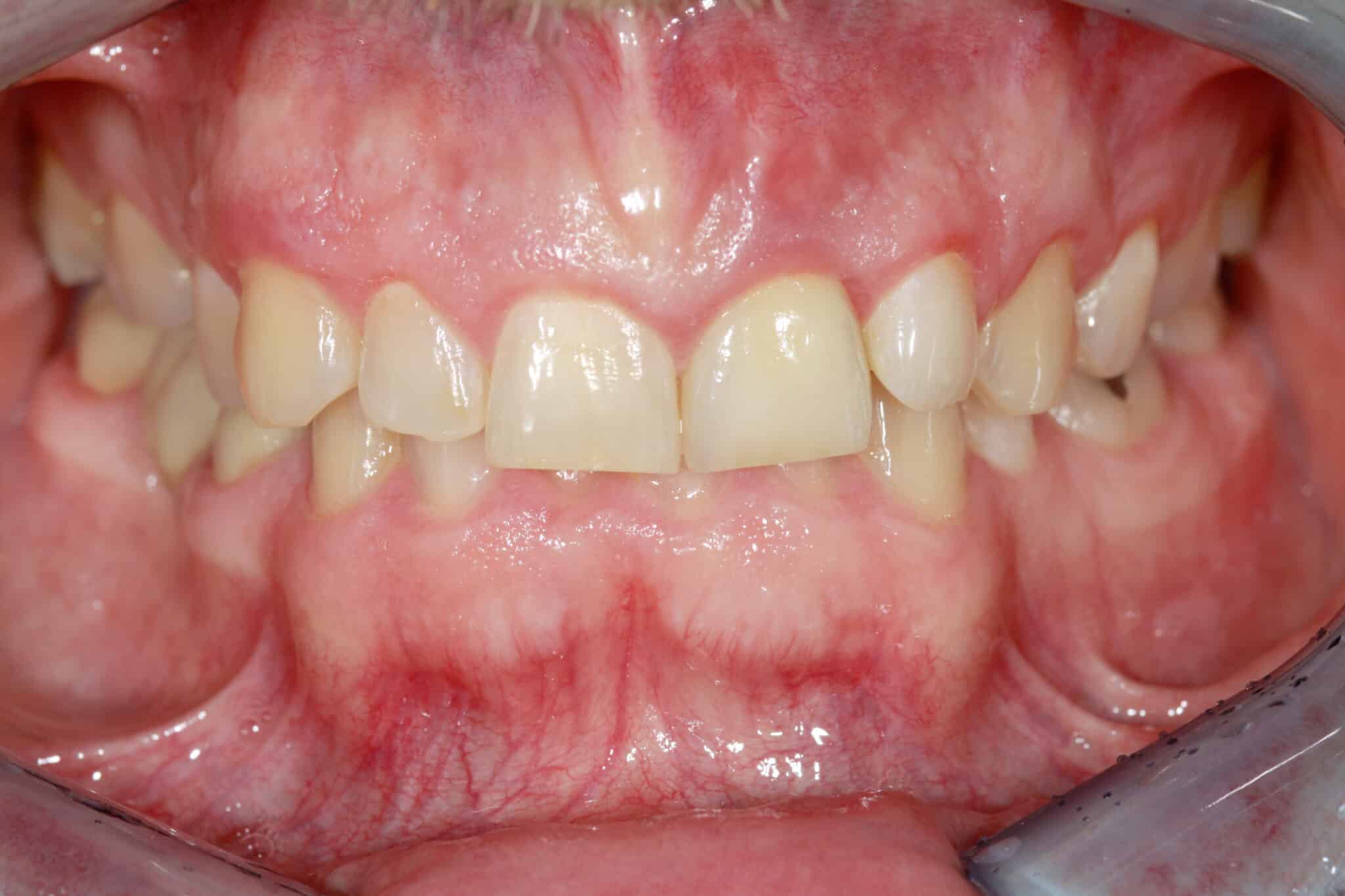
8. Lors du contrôle effectué un an après l’insertion de la restauration antérieure, les espaces interdentaires étaient fermés et les pointes des papilles étaient complètement développées. Une approche cohérente axée sur les tissus péri-implantaires et le profil d’émergence de l’implant favorise la réussite et la stabilité à long terme de la reconstruction.
A propos de l’auteur :
Dr. Martin Brückner M.Sc.
BAG Drs. Brückner
Practice for oral and maxillofacial surgery / oral surgery Bismarckstraße 7
01257 Dresden, Germany info@implantatzentrum–brueckner.de
– Formation spécialisée en chirurgie buccale à la clinique et polyclinique de chirurgie buccale et maxillo-faciale de l’université de Leipzig.
– Thèse de doctorat (Dr. med. dent.) dans le domaine de l’implantologie dentaire
– Master of Science en implantologie et chirurgie dentaire à l’International Medical College (IMC)
– Programme d’études « Microchirurgie parodontale » (IPI Munich)
– Spécialisation en dentisterie implantaire