Prise en charge pluridisciplinaire d’un cas d’agénésie d’incisive latérale
Présentation d’un traitement alliant prise en charge orthodontique, facette et couronne sur implant.
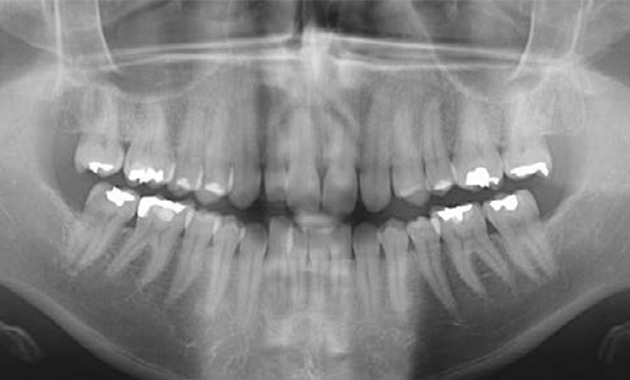
Une patiente de 36 ans, demandeuse d’une réhabilitation esthétique de son sourire ; (Fig.1) est adressée par son orthodontiste afin de réaliser une prise en charge pluridisciplinaire. Elle présente une agénésie de l’incisive latérale gauche [22] avec mésialisation de la canine adjacente et une microdontie de l’incisive latérale droite [12] ; (Fig.2a à c).
[sp_wpcarousel id="21566"] ...Ce contenu est réservé aux utilisateurs inscrits sur le site dentaire365.fr
Déjà abonné ? Connectez-vous