Résultats à 4 ans d'un recouvrement radiculaire en chirurgie mucogingivale
Présentation d'un cas clinique de chirurgie plastique parodontale. Le succès de cette discipline exigeante dépend de l'expérience et de la dextérité du praticien, mais aussi de l'adhésion du patient au traitement dans son contrôle de plaque et son brossage.
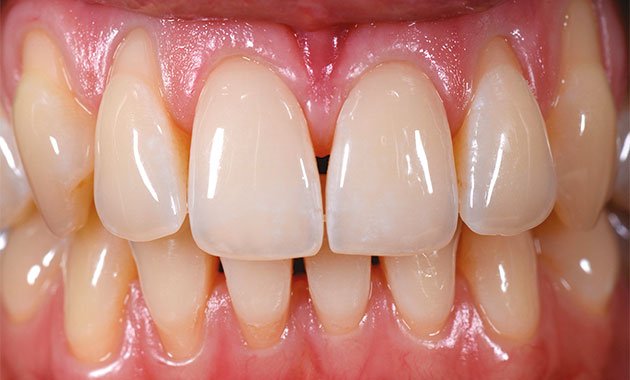
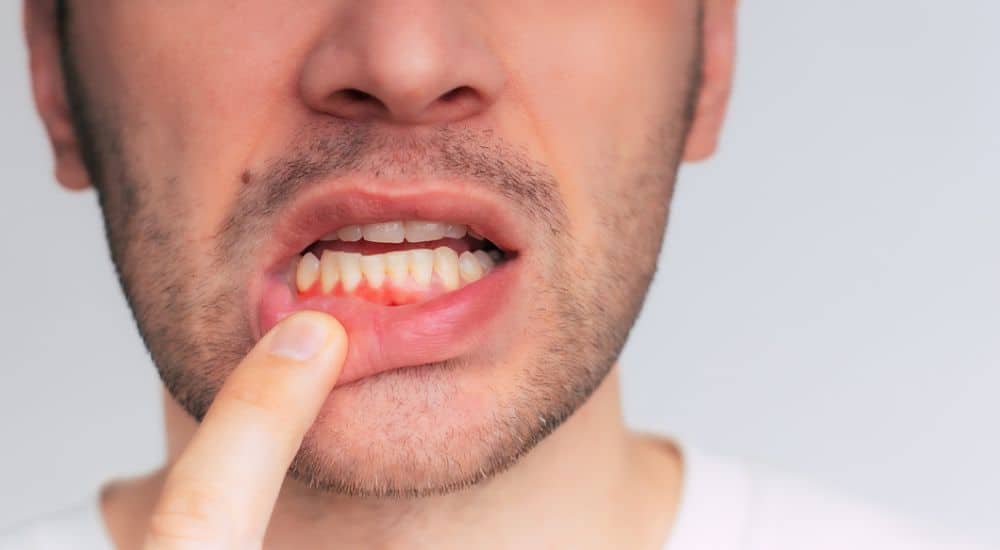
Les récessions gingivales représentent un des motifs les plus fréquents des consultations parodontales. Elles ont une prévalence d'environ 50 % des personnes de 18 à 64 ans [1]. Elles sont souvent à l'origine d'une demande esthétique, notamment lorsqu'elles sont localisées au niveau du secteur antérieur maxillaire. Sur le plan fonctionnel, les récessions gingivales sont généralement associées à des problèmes d'hypersensibilité ou des lésions cervicales non carieuses. L’examen clinique est le prérequis indispensable à toute intervention sur le complexe mucogingival. Il consiste à bien évaluer le phénotype parodontal, l’épaisseur, la hauteur de tissu kératinisé,...
Ce contenu est réservé aux utilisateurs inscrits sur le site dentaire365.fr
Déjà abonné ? Connectez-vous