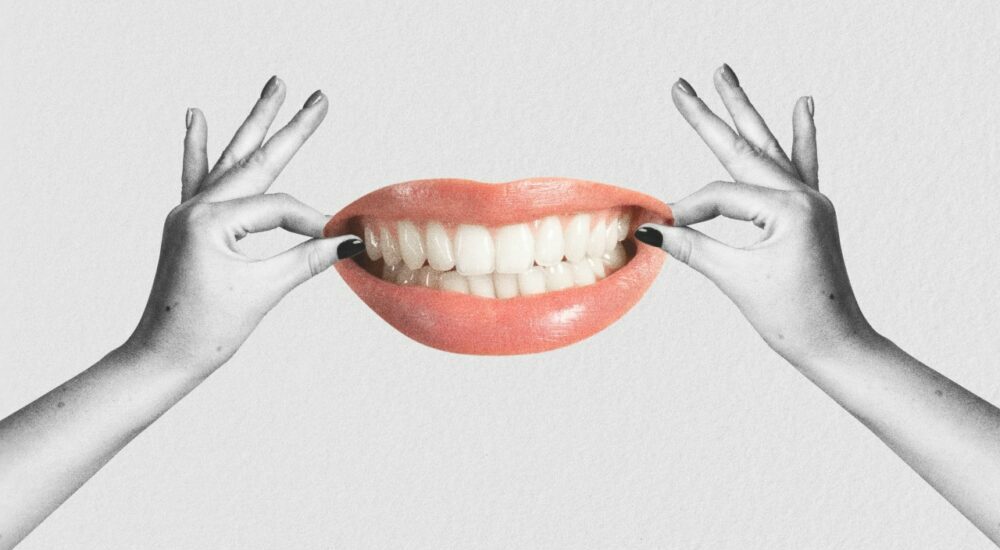
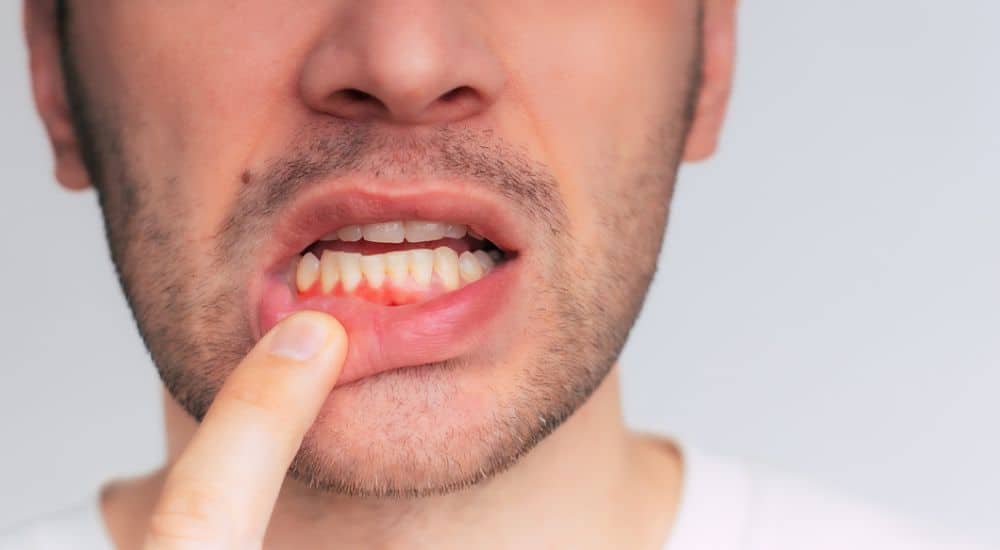
Traitements décontaminants lasers assistés : utilité dans les infections parodontales et péri-implantaires
De nombreuses recherches médicales confirment l’utilité de ces protocoles lasers assistés dans le traitement des infections bucco-dentaires et particulièrement pour les parodontites et les péri-implantites.
Ecrire une parution sur les nouvelles technologies lasers assistées est toujours un défi sujet à des critiques que j’admets volontiers avec l’esprit de transparence confraternelle qui doit animer tous les enseignants universitaires. Simplifier la description des protocoles nécessaires à la réussite de ces traitements est un autre défi qui nécessite une synthèse rigoureuse de 25 années de recherches scientifiques, techniques et cliniques (Fig.1). J’accepte ces deux défis en avertissant le lecteur qu’il n’est pas suffisant d’acheter un laser médical pour obtenir de bons résultats toujours reproductibles. Une formation...
Ce contenu est réservé aux utilisateurs inscrits sur le site dentaire365.fr
Déjà abonné ? Connectez-vous