La Revue d'ODF - N°57-4 : Synergie orthodontie et chirurgie maxillo-faciale
Au travers de ce numéro spécial, nous pouvons nous pencher sur plusieurs thématiques qui ont redéfini la manière dont nous abordons les prises en charge orthodontiques ainsi que les procédures de chirurgie orthognathique, autour d’une coordination et d’une prise en charge multidisciplinaire.

- 1. Chirurgie orthognathique en première intention : recul à 8 ans
- 2. Traitement orthodontico-chirurgical du patient en cours de croissance
- 3. Histoire raisonnée de la chirurgie orthognathique
- 4. Quand et comment indiquer une ostéotomie bimaxillaire pour traiter d’un syndrome d’apnée obstructive du sommeil (SAOS) ?
- 5. Traitement orthodontique-chirurgical : facteur de risque des DTM ?
- 6. Protocoles per- et post-opératoires de chirurgie pour les traitements orthodontico-chirurgicaux par aligneurs
- 7. Revue de Presse
Dans ce numéro de la Revue d’ODF :
Chirurgie orthognathique en première intention : recul à 8 ans
1 Département d’Orthodontie, Faculté d’Odontologie, Université de Montpellier, France
2 Département d’Orthodontie, Faculté de Chirurgie Dentaire, Université Côte d’Azur, Nice, France
3 Unité d’Orthodontie, Institut de Médecine Bucco-Dentaire, CHU de Nice, Nice, France
4 Laboratoire MICORALIS, UPR 7354, Université Côte d’Azur, Nice, France
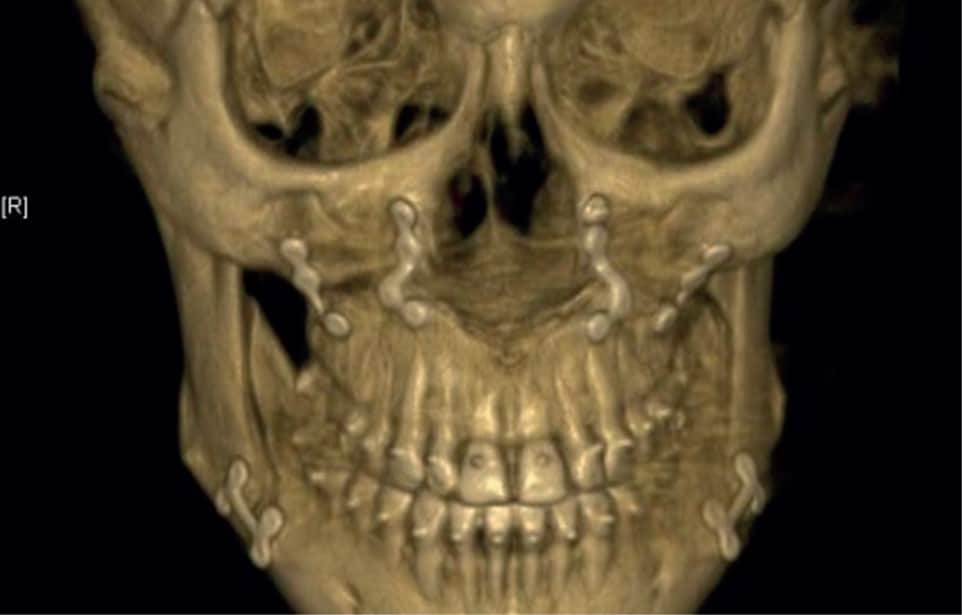
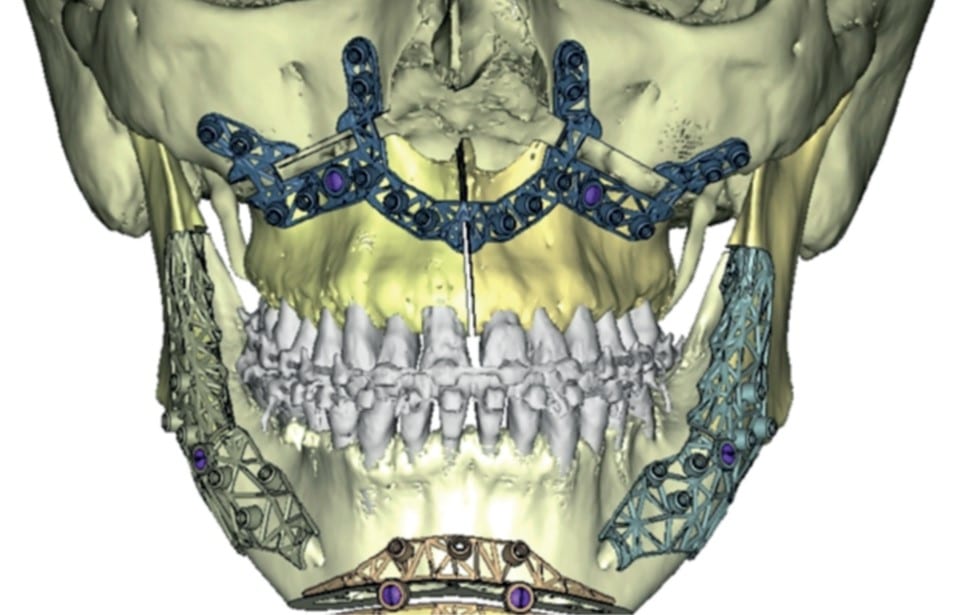
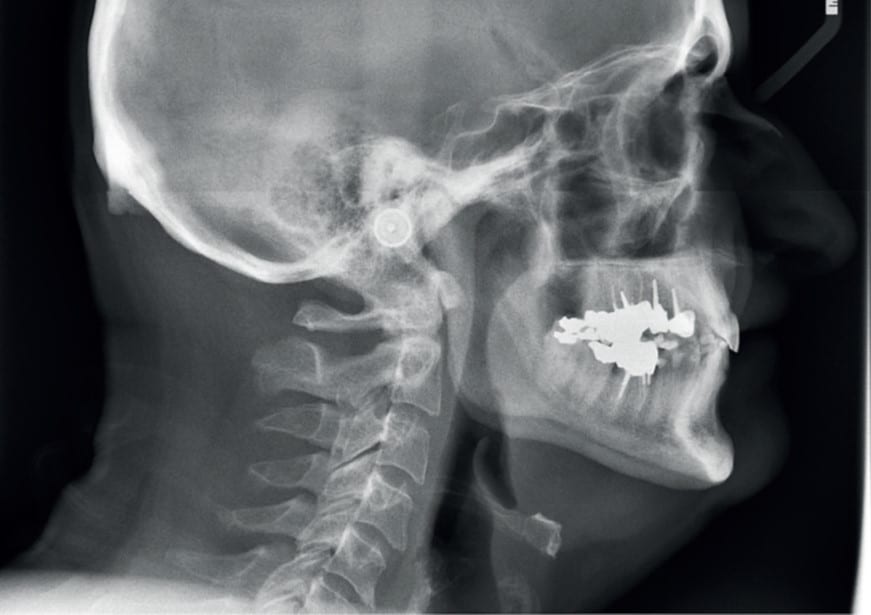
Dans les traitements orthodontico-chirurgicaux, la chirurgie en première intention ou chirurgie première consiste en la réalisation de la chirurgie orthognathique dans un premier temps (correction immédiate du décalage squelettique) suivi de la réalisation de l’ensemble du traitement orthodontique après cette intervention. L’ objectif de cet article était de décrire un patient ayant bénéficié d’une chirurgie première avec un recul de 8 ans afin de discuter des indications de cette technique, ses avantages et inconvénients mais également de sa stabilité dans le temps. La correction orthodontico- chirurgicale de cette patiente explicite tout l’intérêt de la chirurgie en première intention, évitant la phase de décompensation, et donc d’aggravation, quand l’indication est posée. Bien que ce protocole ait permis un traitement rapide, celui-ci est resté stable dans le temps.
Traitement orthodontico-chirurgical du patient en cours de croissance
Service d’Orthopédie dento-faciale, Pole Odontologie Hôpital Hôpital de la Timone, France
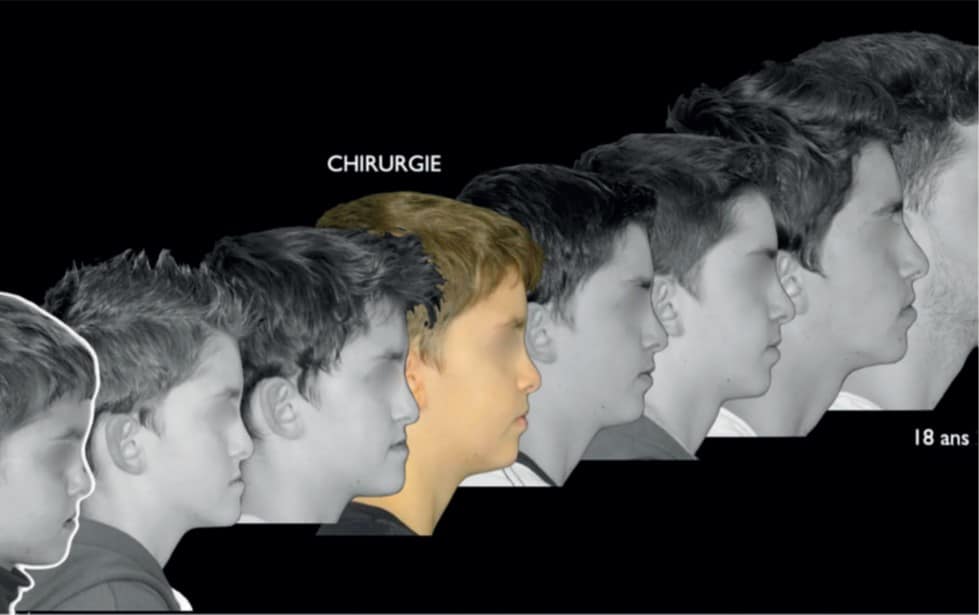
Les patients présentant un décalage squelettique sévère dépassant les limites d’un traitement orthodontique conventionnel, avec ou sans potentiel de croissance, sont redevables d’une prise en charge orthodontico-chirurgicale. Pour la grande majorité des praticiens, l’adolescent présentant un tel diagnostic devra attendre la fin de sa croissance avant de bénéficier d’une chirurgie orthognathique, la raison principale évoquée étant le risque de récidive lié à une croissance résiduelle.
Une bonne connaissance de la croissance faciale et de la chirurgie en période de croissance permet d’intervenir autour du pic pubertaire afin d’équilibrer le cadre squelettique et fonctionnel tout en améliorant l’esthétisme du visage qui revêt une grande importance relationnelle durant l’adolescence. Il est capital pour l’orthodontiste et le chirurgien maxillofacial d’évaluer le rapport bénéfice-risque d’une chirurgie précoce afin de poser la bonne indication.
Histoire raisonnée de la chirurgie orthognathique
1 UFR de Médecine, Sorbonne Université, Paris
2 Service de Chirurgie maxillo-faciale, CHU Martinique, Fort de France
3 Service de Chirurgie maxillo-faciale, Hôpital Pitié Salpêtrière, APHP, Paris
L’ histoire de la chirurgie orthognathique commence dès le milieu du xixe siècle. Son évolution s’appuie sur les bases de la chirurgie traumatologique et le développement des connaissances anatomiques. H. Obwegeser et W. Bell, l’un pour la chirurgie mandibulaire, l’autre pour la chirurgie maxillaire, ont été les deux personnages majeurs de cette chirurgie. L’ école française de chirurgie maxillo-faciale s’est essentiellement distinguée dans le domaine de l’ostéosynthèse, de la distraction ostéogénique et de la planification numérique. Cette histoire raconte surtout la place essentielle de la collaboration entre chirurgien et orthodontiste mise en œuvre dès la fin du xixe siècle par V. Blair et E. Angle.
Quand et comment indiquer une ostéotomie bimaxillaire pour traiter d’un syndrome d’apnée obstructive du sommeil (SAOS) ?
Chirurgien maxillo-facial libéral, Strasbourg
Le syndrome d’apnées obstructives du sommeil (SAOS) touche 4 à 10 % de la population adulte française. Il a été défini en 1971 par un médecin français (Christian Guilleminault). Il se caractérise par des épisodes de fermetures partielles ou complètes des voies aériennes supérieures (VAS) associées à des micro-éveils. L’ incidence du SAOS augmente de façon linéaire en fonction de l’âge des patients. Le second facteur de risque est l’obésité, associé ou non à un trouble métabolique. Le syndrome est plus fréquent chez les hommes. Des caractères anatomiques faciaux sont également à prendre en compte. La prise en charge du SAOS se doit d’être multidisciplinaire (médecin du sommeil, ORL, chirurgien maxillo-facial, orthodontiste…) de manière à mettre à la disposition du patient tous les moyens d’investigation de sa pathologie et de lui proposer le traitement le plus adapté à son phénotype : entre la pression positive continue (PPC ; depuis 1981, toujours traitement prescrit en 1re intention) et les autres alternatives (orthèse d’avancée mandibulaire, chirurgie orthognathique, chirurgie des parties molles des voies aériennes supérieures, stimulateur du XII…). Il est question ici de mettre l’accent sur les modifications bénéfiques des osteotomies maxillo-mandibulaires sur les VAS et ainsi l’intérêt de la chirurgie orthognathique dans la prise en charge des SAOS. Il n’existe pas d’arbre décisionnel à proprement parler pour codifier les indications, ni de critères objectifs validés pour en prédire l’efficience. L’ endoscopie sous sommeil induit permet un examen plus précis du patient pour juger du site obstructif et ainsi proposer le traitement le plus approprié.
Traitement orthodontique-chirurgical : facteur de risque des DTM ?
1 Université Côte d’Azur, Faculté de Chirurgie-Dentaire, Département de Réhabilitation Orale, Nice
2 Centre Hospitalier Universitaire de Nice, Institut de Médecine Bucco-Dentaire, Unité Douleur et dysfonction orofaciales, Nice
3 Biomechanics / Department of Computational Mechanics & Physics CEMEF – MINES Paris, PSL Research University, CNRS UMR 7635 CS10 207, Sophia Antipolis
4 Université Côte d’Azur, Faculté de Chirurgie-Dentaire, Département d’Orthodontie, Nice
5 Centre Hospitalier Universitaire de Nice, Institut de Médecine Bucco-Dentaire, Unité d’Orthodontie, Nice
6 Centre Hospitalier Universitaire de Nice, Institut Universitaire de la Face et du Cou, Nice
7 Université Côte d’Azur, Faculté de Médecine, Nice
8 Laboratoire MICORALIS UPR 7554, Université Côte d’Azur, Faculté de Chirurgie-Dentaire, Nice
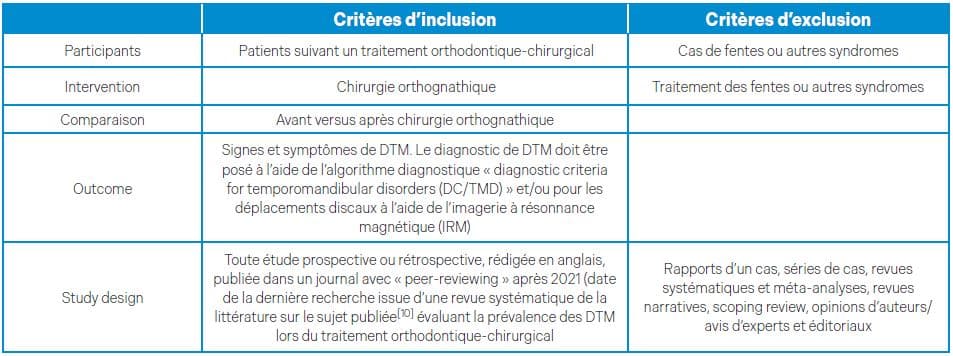
Introduction : les protocoles orthodontiques-chirurgicaux se sont particulièrement développés ces dernières années. Certains patients présentent avant, pendant ou après la chirurgie orthognathique (CO), des troubles articulaires ou musculaires de l’appareil manducateur. Ceux-ci sont regroupés sous le nom de dysfonctionnements temporo-mandibulaires (DTM). Cette revue systématique de la littérature visait à déterminer si de nouvelles études publiées à partir de 2021 ont examiné la relation entre le traitement orthodontique-chirurgical et les DTM.
Matériels et méthodes : une recherche électronique a été effectuée dans la base de données Pudmed, complétée par une recherche manuelle, incluant toute étude publiée après 2021 (date de la dernière recherche issue d’une revue systématique de la littérature sur le sujet) jusqu’à juin 2023 évaluant la prévalence des DTM lors du traitement orthodontique-chirurgical. Le diagnostic de DTM devait être posé à l’aide de l’algorithme diagnostique « diagnostic criteria for temporomandibular disorders (DC/TMD) » et/ou le diagnostic de déplacement discal devait être posé à l’aide de l’imagerie à résonnance magnétique (IRM). Les données ont été extraites et analysées statistiquement.
Résultats : parmi les 100 résultats issus de cette recherche, sept articles éligibles ont été inclus, représentant un total de 548 patients en cours de traitement orthodontique-chirurgical. Les différentes études ont montré des résultats concordants et significatifs en ce qui concerne la réduction des bruits articulaires (64,8 %), des arthralgies (57 à 77 %) et des myalgies (73 à 100 %) après traitement orthodontique-chirurgical. Cependant certains patients révélaient ces signes et symptômes dont ils étaient indemnes avant traitement : 15 % d’entre eux un bruit articulaire, 8,6% une arthralgie et 7,7 % une myalgie. D’autre part, les effets de la CO sur la position discale étaient objectivement imprévisibles. De plus, selon les études qui l’ont exploré, les signes et symptômes de DTM ne semblaient pas liés à la méthode chirurgicale ou à la classe squelettique.
Conclusion : la CO semble avoir un impact positif sur les signes et symptômes de DTM sans qu’il ne soit possible de prévoir les conséquences sur la position du disque de l’ATM qu’il soit initialement en position normale ou déplacé.
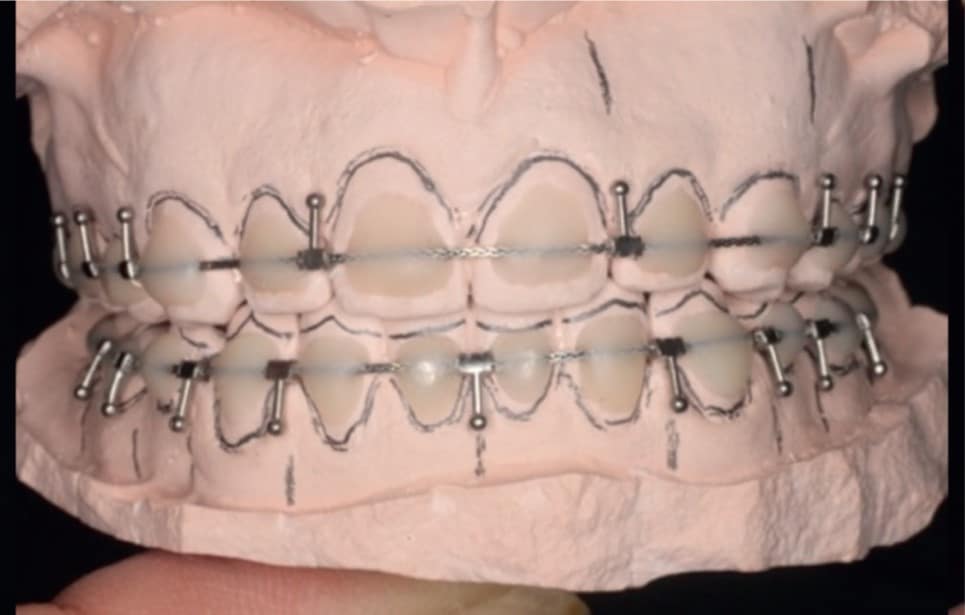
Protocoles per- et post-opératoires de chirurgie pour les traitements orthodontico-chirurgicaux par aligneurs
1 Chirurgien dentiste, Pratique libérale, Pont-à-Mousson
2 SQODF, Pratique libérale, Paris
3 SQODF, Pratique libérale, Vélizy-Villacoublay
4 Chirurgien dentiste, Pratique libérale, Bruxelles
5 CMF, Chirurgie exclusive de la face, Pratique libérale, Paris
L’évolution de l’orthodontie et de la chirurgie a été importante au cours des vingt dernières années[4], notamment avec une augmentation de la demande de traitement chez les patients adultes et l’essor des techniques invisibles et discrètes. Les techniques d’alignement étaient initialement réservées aux traitements simples[1] et les dysmorphoses squelettiques ont été pendant de nombreuses années une contre-indication au traitement par aligneur selon la Food & Drugs Administration (FDA)[11]. Le développement récent de cette thérapie a élargi les indications de traitement, faisant de la gestion des cas d’orthodontie chirurgicale à l’aide d’aligneurs une pratique courante. Cependant, l’orthodontiste et le chirurgien sont confrontés à un véritable défi, car il n’existe actuellement aucun consensus sur la prise en charge des patients avec un traitement par aligneurs et une chirurgie orthognatique[3], et seuls quelques cas cliniques ont été publiés jusqu’à présent[2,5,6,8,12].
Le but de cet article est, après avoir expliqué les risques liés à l’utilisation des aligneurs, de présenter trois approches différentes pour les surmonter.
Revue de Presse
*
SQODF