Pas-à-pas clinique pour la gestion d’un cas d’usure
La réhabilitation d’un cas d’usure est souvent une source de stress pour le praticien. Ce n’est pas tant l’acte technique mais plutôt le plan de traitement qui est difficile à appréhender. Étant donné que toutes les dents sont à restaurer, que les références telles que la dimension verticale ou les courbes de Spee ne sont plus un point de repère, on peut être rapidement perdu. À travers ce cas clinique, nous suivrons un scénario possible pour restaurer un cas complet d’usure. Nous y verrons diverses techniques simples et reproductibles afin de gérer plus sereinement de tels cas.
1) Présentation du cas
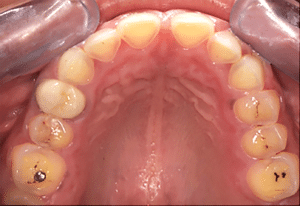
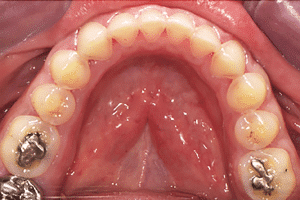
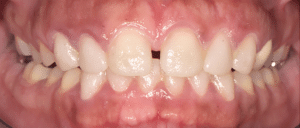
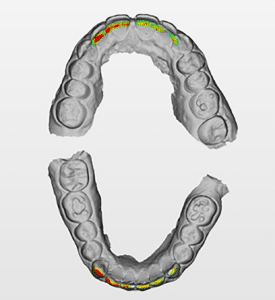
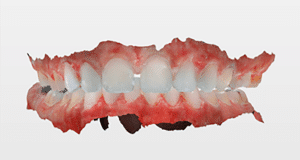
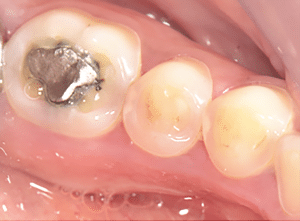
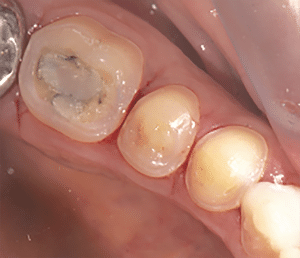
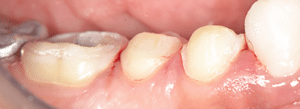
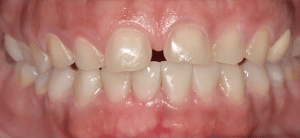
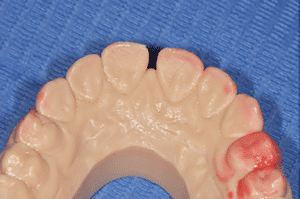
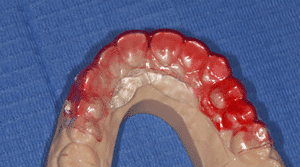
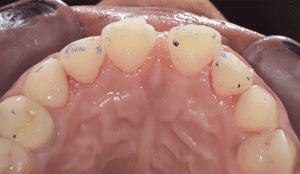
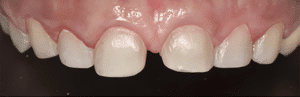
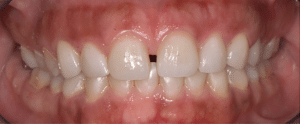
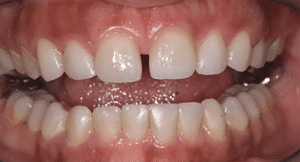
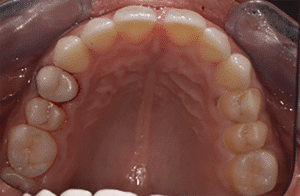
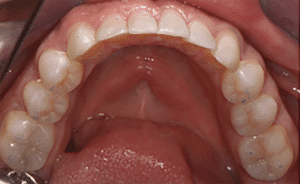
Mme AB vient en consultation pour deux raisons. La première est une douleur intense à chaque fois qu’elle boit ou mange froid. La deuxième est l’apparence de son sourire. Elle trouve que ses dents ont « raccourci » et qu’elles « s’effritent ». C’est devenu un complexe handicapant. À L’examen clinique on observe (Fig.1a, b, c, d, e) une usure vestibulaire de toutes les dents : plus prononcée au maxillaire et assez légère sur les incisives mandibulaires, une classe III canine et molaire droite, une classe I canine et molaire gauche avec une légère déviation des milieux et une usure importante des faces palatines du bloc IC maxillaire ainsi que des faces occlusales de 16 et 26. On constate aussi que les faces occlusales des autres dents sont moins touchées en apparence. On observe que les amalgames de 36 et 48 sont en relief par rapport à la dent support. Il est raisonnable de supposer qu’à l’origine ils devaient obturer une cavité et donc être à l’intérieur de la dent. Ceci témoigne donc aussi d’une forte usure sur 36 et 46. On observe enfin que les courbes de Spee sont complètement plates.
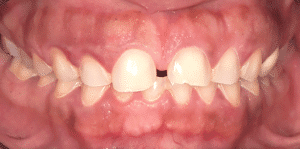
Fig.1a, b, c, d, e : Examen clinique.
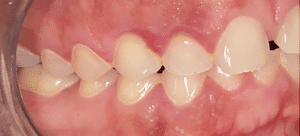
Fig.1b.
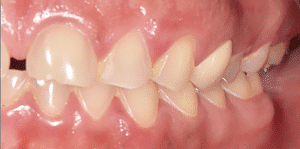
Fig.1c.
Fig.1d.
Fig.1e.
En premier lieu, il faut chercher à comprendre comment la patiente en est arrivé là. L’examen des lésions d’usure est ici pathognomonique : plusieurs/toutes les dents touchées, des deux côtés, prédominance sur les faces palatines… il s’agit d’une usure chimique (érosion). La patiente confie alors avoir été anorexique et boulimique avec de grandes périodes de vomissement répétées. Elle est actuellement sous Inipomp pour gérer ses reflux gastriques. Pour aller plus loin, le questionnaire ToWer (check-list sur les principaux facteurs de risque d’usure) est remis à la patiente pour être sûr de ne rien laisser passer (1).
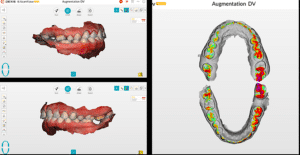
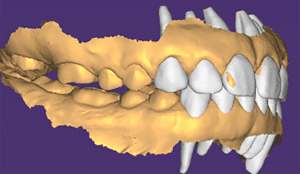
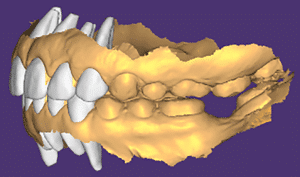
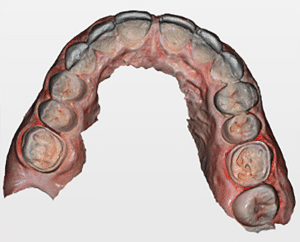
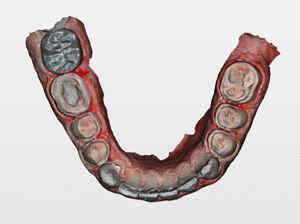
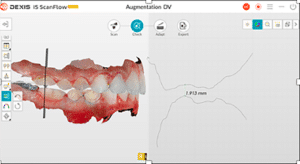
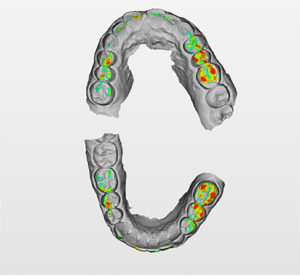
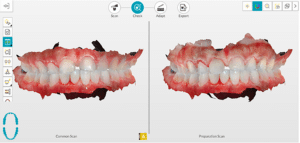
Lors de cette première consultation, en plus de l’examen clinique, on réalise une empreinte optique (Fig.2).
Fig.2.
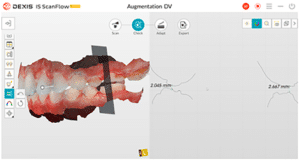
Elle a deux buts. Le premier relève de la communication : il est plus facile pour la patiente de se rendre compte de l’état d’usure de ses dents avec une image 3D en plus des photographies et du miroir de courtoisie. Le deuxième but est l’analyse de l’occlusion. Grâce au logiciel d’exploitation (ici, Dexis IS Scan Flow), on se rend bien compte que l’occlusion est serrée avec des contacts extrêmement forts à droite (en rouge sur le Scan Flow). Il est alors facile de conclure et d’expliquer dès à présent à la patiente qu’il est impossible de restaurer son sourire dans cette situation occlusale. Pour redonner de la hauteur aux dents antérieures il faut de la place, créée soit par soustraction en préparant les dents antérieures, soit par addition en relevant la hauteur des dents postérieures. La patiente fait rapidement son choix. Pour nous, cela signifie qu’il va falloir augmenter la DVO.
2) L’analyse
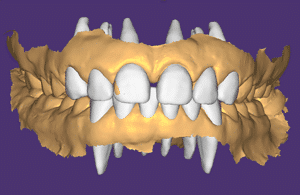
Les photographies et l’empreinte numériques sont envoyées au laboratoire (laboratoire LM2M, Paris 8e). Nous indiquons sur la fiche d’augmenter la DVO pour rétablir l’esthétique du sourire et de créer un wax-up virtuel des deux blocs incisivo-canins. Le laboratoire envoie un fichier 3D sur Exocad avec le wax-up virtuel (Fig.3a, b, c). Cette étape est très importante et permet au praticien de décider du plan de traitement.
Fig.3a, b, c : Le laboratoire envoie un fichier 3D sur Exocad avec le wax-up virtuel.
Fig.3b.
Fig.3c.
2.1 Première difficulté : que faire ?
– Le décalage des milieux est plus prononcé et la fonction canine droite n’a pas pu être rétablie. Lorsqu’on ouvre artificiellement la DVO, la mâchoire inférieure recule (2). Ce recul est compensé par l’augmentation de volume palatin des incisives maxillaires et, éventuellement, par l’augmentation du volume vestibulaire des incisives mandibulaires. Ici, la malocclusion a été accentuée sans compensation prothétique possible. Sans orthodontie associée, la patiente doit être prévenue que le traitement sera un traitement de « compromis » au point de vue fonctionnel.
– Pour obtenir la longueur « idéale » du bloc IC maxillaire, la DVO a dû être augmentée de 4 mm en antérieur, ce qui correspond à environ 2 mm en postérieur (3). Il va falloir choisir comment répartir ces 2 mm (tout à la mandibule ? tout au maxillaire ? + 1 mm sur la mandibule et + 1 mm au maxillaire ?). C’est la première difficulté des plans de traitement dans les cas d’usure. Pour se décider, il faut regarder le bloc IC mandibulaire. Ici, pour rétablir l’esthétique et la courbe de Spee, on s’aperçoit qu’il faut beaucoup augmenter la hauteur des prémolaires mandibulaires et moins celle de 36 et 46. Ce qui nous arrange car la patiente présente des usures plus marquées sur 36, 35, 34, 44, 45, 46, 16 et 26. Il a donc été décidé de donner la quasi-totalité des 2 mm aux prémolaires mandibulaires et de répartir 1 mm/1 mm entre 16/46 et 26/36.
Maintenant que l’on sait de combien d’espace on dispose, il va falloir choisir la thérapeutique. Là est la deuxième difficulté : directe ou indirecte ?
2.2 Deuxième difficulté : comment faire ?
A) En antérieur
Selon la classification ACE de F. Vailati (4), les incisives maxillaires vont être restaurées en technique « sandwich » : composite en palatin et facette céramique en vestibulaire. Ici on a augmenté la DVO de 4 mm. En analysant le wax-up numérique, on s’aperçoit que les faces palatines ont été épaissies d’environ 2 mm (pour compenser le recul de la mandibule) et que le bloc IC mandibulaire a été allongé d’un peu moins de 2 mm (pour rétablir le guide antérieur le plus parfait possible). C’est là tout l’avantage du wax-up numérique : on peut faire varier les contrastes pour voir en superposition les dents initialement et les dents waxées. 2 mm est un chiffre-clé en dentisterie adhésive. Il correspond à l’épaisseur maximale de photopolymérisation d’un composite de restauration en technique directe. Voilà qui nous aide pour notre choix…
En antérieur le plan de traitement comporte des composites en méthode directe pour les faces palatines de 13 à 23, des composites en méthode directe pour augmenter la hauteur des bords IC de 33 à 43 et des facettes en céramique de 13 à 23 pour augmenter la largeur et la longueur des dents. La réalisation des facettes en céramique se discute : tout dépend de l’exigence esthétique du patient. Dans ce cas précis, l’amélioration du sourire est un des motifs principaux de consultation.
B) En postérieur
Sur les prémolaires mandibulaires, il y a un peu plus de 2 mm à compenser. Si on ouvre de 4 mm en antérieur, on crée un espace d’environ 1.5 au niveau des 8-7, 2 mm au niveau des 6 et plus de 2 mm au niveau des 5-4. Il faudra donc reconstruire toute une face occlusale et gérer parfaitement l’occlusion sur cette nouvelle anatomie. C’est possible en méthode directe, mais cela demande une grande dextérité.
Sur les molaires, cliniquement, on voit qu’il faut là aussi refaire l’ensemble de l’anatomie occlusale. Il est compliqué et chronophage de le faire à main levée. En revanche, il y a peu d’usure à compenser sur les prémolaires maxillaires (et 24 est déjà couronnée). Il est extrêmement simple de redonner un peu de galbe aux pointes cuspidiennes en technique directe.
En postérieur, le plan de traitement est le suivant : des overlays/veneerlays sur 16, 26, 36, 35, 34, 46, 45, 44 ; une nouvelle couronne sur 24 ; des composites en méthode directe sur 15, 14, 25.
La troisième difficulté des plans de traitement des cas d’usure apparaît alors : le choix des matériaux.
2.3 Troisième difficulté : avec quoi faire ?
Pour les techniques directes, on prendra un composite de restauration nanohybride, classique. Certains auteurs décrivent une technique de composite injecté avec un composite semi-fluide chargé. Pour l’instant, la littérature n’est pas unanime sur les résultats à long terme et les études les plus récentes la décrivent comme une technique « transitoire de longue durée » (5). Dans le doute, autant se servir d’un matériau qui a fait ses preuves.
Pour les techniques indirectes on a le choix entre composite, céramique et PICN (polymer-inflitred ceramic). Pour s’y retrouver, il faut se référer aux avantages et inconvénients de chaque classe.
Nos critères de choix sont 1 mm d’épaisseur disponible pour la restauration de chaque première molaire, du composite direct sur les prémolaires sauf 24 qui est une couronne céramique, pas de problème de teinte (la patiente a une teinte naturelle entre A2 et A1 au teintier Vita), ni de parafonction.
Il a donc été décidé d’utiliser des blocs de PICN (ici le Katana Avencia Block, Noritake) pour ses propriétés physiques sous faible épaisseur, son aptitude au collage et sa faible usure des dents antagonistes.
Désormais on sait que faire (plan de traitement), comment faire (direct/indirect) et avec quoi (céramique/composite/PICNs). Reste une dernière question : dans quel ordre le faire ?
2.4 Quatrième (et dernière) difficulté : dans quel ordre faire ?
Pour une fois, la réponse à cette question peut être systématisée. Voici le déroulé classique de la gestion d’une réhabilitation complète d’un cas d’usure.
1) Essai du mock-up : validation de l’esthétique et de la DV.
2) Réhabilitation des secteurs postérieurs et fixation de la nouvelle DV.
3) Réhabilitation du secteur antérieur mandibulaire.
4) Réhabilitation des faces palatines du bloc IC et création du guide antérieur + fonction canine.
5) Réhabilitation de l’esthétique antérieure maxillaire.
6) Prévention (gouttière de protection) si nécessaire et maintenance.
Nous avons donc nos étapes cliniques et toutes les difficultés relatives à la gestion d’un cas d’usure ont été balayées. Il est temps de passer à la pratique et de donner les techniques et astuces qui facilitent la vie.
3) La clinique
Le laboratoire nous donne une clé en silicone pour transférer le wax-up antérieur en bouche. On remplit la clé de résine bis-acryl (type Luxatemp, DMG), on presse, on attend 2 min, puis on retire la clé et les excès.
Astuces
– Toujours tester la sortie des deux composants de la résine avant de mettre l’embout mélangeur.
– Utiliser une résine teinte A1.
– Polir le mock-up ou mettre une résine de glaçage type Optiglaze transparent (GC) pour que le patient apprécie plus la simulation esthétique.
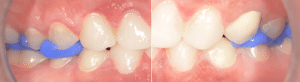
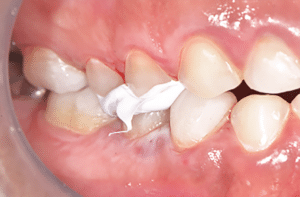
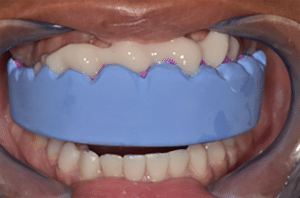
Dans notre cas clinique, il n’y avait pas de modification de la gencive à prévoir. Le mock-up est donc relativement réaliste. La patiente valide le diastème médian et le décalage des milieux (Fig.4).
Fig.4 : Essayage du mock-up.
Elle se rend compte que pour avoir ce sourire, il faut surélever en postérieur. La patiente valide le plan de traitement. Avec le mock-up en bouche, on enregistre avec de la résine d’occlusion (ici LuxaBite, DMG) l’espace d’inocclusion postérieur (Fig.5) en réalisant deux clés (une droite et une gauche). Cela permet d’avoir une stabilité dans le repositionnement des arcades lors des prochains enregistrements numériques.
Fig.5 : Enregistrement de l’espace d’inocclusion postérieur.
On réalise une nouvelle empreinte optique (Fig.6a, b) avec le mock-up antérieur en bouche. Elle devient notre empreinte de référence de DV tout au long du traitement. On s’aperçoit bien qu’à cette étape, seuls les secteurs antérieurs sont en occlusion.
Fig.6a, b : Empreinte optique.
Fig.6b.
Astuce
Afin d’enregistrer l’occlusion numériquement alors qu’il n’y a pas de calage postérieur, on utilise les clés précédemment réalisées. On met la clé droite et on enregistre « l’occlusion » à gauche. Puis on met la clé gauche et on enregistre « l’occlusion » à droite. Enfin, on positionne les deux clés et on enregistre l’occlusion en antérieur.
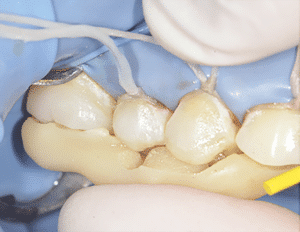
On réalise ensuite les préparations postérieures. La figure 7a est la vue initiale, la 7b la vue occlusale des préparations et la 7c la vue latérale des préparations.
Fig.7a, b, c : Préparations postérieures.
Fig.7b.
Fig.7c.
La préparation des overlays molaires consiste à retirer les anciennes préparations, à faire un biseau périphérique total sur 1-2 mm de hauteur et à hybrider, si nécessaire, les tissus dentinaires. Le biseau va permettre de créer un dôme de compression au niveau de la dent (ce qui va la renforcer), une stabilité de la pièce prothétique, un axe d’insertion unique et de mieux gérer la transition optique et esthétique (il évite d’avoir l’impression que la restauration a été « posée » sur la dent, comme un chapeau). Dans notre cas, on sait que l’augmentation de DV nous a permis de gagner 1 mm. Il n’y a donc pas besoin de réduire au moyen de la fraise la face occlusale, faisant plus de dégâts en quelques secondes que l’usure en plusieurs années…
La préparation des veneerlays est celle d’une facette sur la face vestibulaire et celle d’un overlay sur la face occlusale. Toutes ces préparations sont minimes et s’effectuent dans l’émail. Elles sont ensuite polies pour ne laisser aucune arête vive. Dans notre cas clinique, les veneerlays étaient faits « naturellement » par l’usure qui a réduit la face vestibulaire en laissant un bandeau d’émail périphérique en cervical. Il a été décidé de passer les points de contact car il y avait des débuts de déminéralisation amélaire en proximal. Sans cela, on les aurait conservés.
Astuces
– Il est possible de demander au laboratoire de réaliser un full wax-up (toute l’arcade) et de nous faire une clé. On viendra presser pour avoir un full mock-up en bouche. À l’aide d’une fraise calibrée, on réalisera des rainures de réduction occlusale à travers la résine du mock-up. Après le retrait du mock-up, on voit s’il faut égaliser ces rainures en retouchant la face occlusale ou bien si on a aucune trace, signe que l’on a assez d’espace pour restaurer sans avoir besoin de réduire la dent.
– En cas de passage du point de contact : utiliser un insert à « stripping » diamanté une face (type n°73 et 74 pour Sonicflex, Kavo). L’utilisation est sûre pour la dent collatérale, simple, et l’état de surface obtenu est optimal.
Le mock-up antérieur est toujours en bouche. On demande au logiciel de dupliquer notre empreinte de référence et on vient couper sur le duplicata les secteurs postérieurs. On scanne ensuite les préparations et notre empreinte de travail est finie. Le logiciel permet de vérifier les épaisseurs de préparation en cas de doute. L’empreinte (Fig.8a, b, c et d) est envoyée au laboratoire, le mock-up retiré et la patiente repart. Dans notre cas clinique, il n’est pas nécessaire de faire des restaurations provisoires postérieures car les tissus dentinaires exposés ont été hybridés puis protégés par du composite fluide et le reste des préparations est amélaire.
Fig.8a, b, c et d : Empreinte des préparations postérieures.
Fig.8b.
Fig.8c.
Fig.8d.
Astuce
Lorsque l’on retire une ancienne restauration, la forme de notre préparation peut présenter un relief gênant pour la langue du patient. Dans ce cas, on utilisera une résine élastomérique provisoire type Telio CS Onlay (Ivoclar Vivadent) pour combler provisoirement la cavité. Il faudra veiller à mettre de la glycérine ou de la salive avant d’appliquer cette résine pour qu’elle ne colle pas à notre fond de cavité en composite.
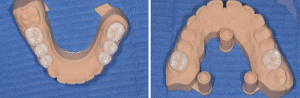
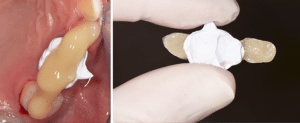
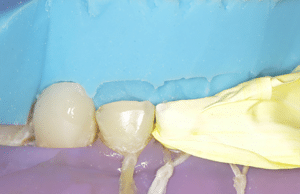
Se référant à la nouvelle DV fixée par le mock-up antérieur et l’enregistrement avec les clés, le laboratoire (LM2M, Paris) usine en PICN les 4 overlays molaires et les 4 veneerlays prémolaires (Fig.9).
Fig.9 : Restaurations postérieures en composite.
Avant d’être essayés en bouche, ils sont stabilisés sur le modèle avec une très fine couche de cire orthodontique et une clé linguale des antérieures mandibulaires est réalisée en silicone.
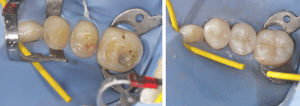
Le protocole de collage (Fig.10a, b) d’un PICN est le même que celui d’un composite indirect classique. Au niveau de l’intrados : sablage alumine 50 microns, fine couche de silane et séchage pendant 3 minutes.
Fig.10a, b : Collage des restaurations indirectes postérieures.
Fig.10b.
Au niveau de la dent : sablage alumine 27 microns ou nettoyage minutieux de la préparation (ponce humide), mordançage amélaire et application du système adhésif.
Pour l’assemblage on utilise une colle sans potentiel d’adhésion, ou un composite de restauration chauffé ou un composite semi-fluide chargé (type Gaenial Universal Injectable, GC).
Dans notre cas clinique, les restaurations ont été assemblées avec le système adhésif Scotchbond Universal (3M, ESPE) et le composite semi-fluide Gaenial Universal Injectable (GC) teinte A2. Les trois restaurations de chaque secteur ont été collées en même temps afin d’éviter qu’un excès d’une première restauration collée ne gêne l’insertion de la suivante. Si on préfère coller un par un, ou deux par deux (en laissant la dent du milieu par exemple), il faut protéger les préparations avec du téflon pendant le collage de la prothèse collatérale.
Astuce
– Faut-il polymériser l’adhésif avant le collage ou non ? Si le patient a une sensibilité à l’air, oui car cela veut dire que de la dentine non hybridée est exposée et qu’il faut refaire une couche hybride. Si on utilise un adhésif universal, on peut photopolymériser. La couche superficielle adhésive (celle en contact avec l’intrados) fait environ 15 microns d’épaisseur. L’inhibition de la polymérisation par l’oxygène de l’air se fait sur environ 12 microns de profondeur. On a donc une couche de 3 microns d’épaisseur qui sera photopolymérisée. Il est impossible que cela gêne l’insertion de la restauration… En revanche, si on utilise un adhésif avec une couche adhésive très visqueuse (type Optibond FL (Kerr), la couche adhésive atteint les 100 microns d’épaisseur et peut impacter l’insertion…
– Si on décide d’utiliser un composite chauffé pour assembler, l’utilisation d’insert avec embout téflon (type C20 chez Satellec) permet, par les vibrations, de faire fluer le composite et de faciliter une insertion passive de la pièce prothétique.
– Si on utilise du composite chauffé ou un composite semi-fluide, on pourra mettre de l’adhésif non polymérisé sur l’intrados avant assemblage pour améliorer la mouillabilité de surface et donc l’étalement du produit de collage.
Réalisation des composites directs
L’occlusion est contrôlée et réglée sur les molaires. Pour réaliser les composites directs (Fig.11a, b, c et d) sur 15, 14 et 25, on va s’aider de la technique DIROC du Dr Romain Chéron (7).
Fig.11a, b, c et d : Réalisation des composites directs prémolaires maxillaires.
Fig.11b.
Fig.11c.
Fig.11d.
Voici le principe de cette technique qui permet d’ajuster la face occlusale et de contrôler l’occlusion sous digue.
– Silicone d’occlusion (type Flexitime, Kulzer) entre les prémolaires (dans notre cas).
– Après la prise, on obtient une petite clé occlusale en silicone dur.
– On place cette petite clé sur les prémolaires à restaurer (les maxillaires dans notre cas). Elle ne doit pas empiéter sur les faces occlusales des dents adjacentes (molaires et canine pour nous)
– Clé en place, on vient alors couler de la résine bis-acryl sur les faces occlusales des dents adjacentes et dans la clé.
– Une fois prise, on retire la clé en silicone et on se retrouve avec une réplique en résine des faces occlusales des dents antagonistes (prémolaires mandibulaires dans notre cas). C’est le DIROC. Cette réplique a un appui sur les faces occlusales des dents adjacentes à celles qu’on doit restaurer, ainsi elle se replace facilement et précisément.
– Lors du montage des cuspides en composite direct, avant polymérisation, on contrôle en mettant le DIROC en place. On peut ainsi voir si on doit en rajouter (le composite ne touche pas le DIROC) ou en enlever (le composite est écrasé par le DIROC). Une fois satisfait, on polymérise. C’est une sorte de mini-mordu pour contrôle de l’occlusion sous digue.
Cette technique est intéressante car elle limite les retouches d’occlusion une fois la digue déposée. C’est un précieux gain de temps clinique.
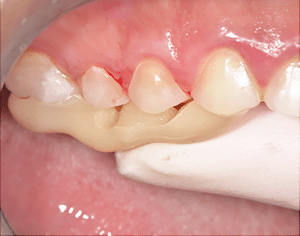
L’occlusion postérieures est réglée. À l’aide de la clé en silicone qu’on a réalisée sur le modèle avec les restaurations indirectes avant la pose, on va stratifier les composites antérieurs mandibulaires (Fig.12a, b). Ici c’est l’Inspiro (Edelweiss) qui a été utilisé selon la technique de stratification naturelle de D. Dietschi (une couche dentine et une couche émail, effets en plus en fonction du cas clinique).
Fig.12a et b : Composites antérieurs directs mandibulaires.
Fig.12b.
Toute la mandibule a été restaurée. On fait une nouvelle empreinte (Fig.13a, b) pour que le prothésiste ajuste le wax-up du bloc IC maxillaire afin d’avoir un guide antérieur le plus parfait possible et une clé pour la préparation des facettes maxillaires. Sur l’analyse de l’occlusion, on s’aperçoit que les antérieures mandibulaires touchent légèrement les faces palatines. Le bord incisif de 33 à 43 est retouché pour retrouver un espace d’inocclusion.
Fig.13a et b : Nouvelle empreinte.
Fig.13b.
Le laboratoire nous envoie un modèle imprimé du wax-up palatin (Fig.14a, b, c). On va thermoformer dessus une gouttière transparente rigide. Cette gouttière est rebasée sur le modèle à l’aide de silicone transparent du type Exaclear (GC).
Fig.14a, b, c : Composites palatins directs.
Fig.14b.
Fig.14c.
On isole les dents maxillaires. Avec la technique de « pressée », la digue peut gêner la mise en place de la gouttière. Il faut toujours penser à l’essayer avant de charger le composite à l’intérieur. Si la pose de la digue n’est pas possible, on cherchera à isoler au mieux : écarteurs de bouche, cordonnet de téflon dans le sulcus et aspiration. Ensuite on met en place le système adhésif. On travaille les dents une par une, ou une dent sur deux. Pour ne pas coller les dents entre elles, on positionnera du téflon sur les dents adjacentes à la dent qui va être restaurée.
Une fois l’adhésif polymérisé, on place du composite de restauration chauffé (donc plus mou) dans la gouttière et on presse cette gouttière sur les dents. Après photopolymérisation, la gouttière est retirée, les excès nettoyés et on passe à la dent suivante. L’avantage de cette technique est la gestion aisée de la morphologie et donc de l’occlusion. Elle reproduit presque fidèlement le wax-up du laboratoire. Mais il y a deux inconvénients : le premier est qu’on ne peut pas presser plus de 2 mm de composite en une seule couche (épaisseur maximale pour une photopolymérisation efficace). Si on doit restaurer plus de 2 mm, il faut faire un premier apport sans la gouttière puis presser la dernière couche à l’aide de la gouttière. Le premier apport peut légèrement dévier la gouttière sans que l’on s’en rende compte, faussant ainsi la reproduction de l’anatomie palatine. Le deuxième inconvénient est l’état de surface. Le silicone de rebasage fait beaucoup de micro-bulles et l’état de surface après retrait de la gouttière n’est pas aussi beau que celui d’un composite monté à la main. Il faut passer plus de temps sur le polissage.
Astuces
Pour que le silicone de rebasage tienne dans la gouttière, il faut percer à la fraise la face vestibulaire des dents (rétention mécanique) et mettre un adhésif à silicone (rétention chimique).
L’occlusion est réglée en statique et dynamique. Il ne reste plus qu’à faire les facettes maxillaires (Fig.15a, b, c).
Fig.15a, b et c : Réalisation des facettes maxillaires. Fig.15a : Mise en place du mock-up.
Fig.15b.
Fig.15c
Très classiquement, selon la technique de Galip Gurel (8), la préparation est réalisée :
– mise en place du mock-up (Fig.15a),
– rainures de réduction contrôlée à travers le mock-up,
– retrait du mock-up,
– finalisation de la préparation en fonction des traces laissées ou pas par les rainures,
– polissage (Fig.15b),
– empreinte numérique (Fig.15c : vue avant et après préparation),
– mock-up pour facettes provisoires.
Dans notre cas clinique, l’usure chimique avait déjà fait tout le travail de préparation. Il a suffi d’arrondir les angles, de réduire un peu la hauteur des bords incisifs et de polir l’ensemble de la préparation. On s’est servi de l’empreinte optique déjà envoyée pour le wax-up antérieur : elle a été dupliquée, coupée de 13 à 23 et les préparations ont été scannées.
Le laboratoire (LM2M, Paris) a réalisé 6 facettes en céramique feldspathique. Après essayage et validation par la patiente, on les colle (c).
Protocole pour l’intrados
– Mordançage acide fluorhydrique 9 % pendant 90 s (20 s si c’est de la céramique disilicate de lithium).
– Rinçage eau + air 30 s.
– Éventuellement : décontamination dans une cuve US contenant de l’alcool à 90° ou de l’eau distillée pendant 4 min.
– Nettoyage avec de l’acide orthophosphorique 37 % pendant 30 s (pour éliminer les débris formés par l’attaque de l’acide fluorhydrique).
– Rinçage eau + air 30 s.
– Pose du silane : couche fine, séchage pendant 3 min minimum (si possible à l’air chaud).
Protocole pour la dent
– Isolation.
– Nettoyage de la surface (sablage alumine 27 ou 50 microns).
– Acide orthophosphorique 37 % 30 s sur l’émail, rinçage et séchage.
– Application du système adhésif. Ne pas photopolymériser.
Assemblage
– Fine couche d’adhésif non polymérisé dans l’intrados (mouillabilité de surface).
– Application de la colle sans potentiel d’adhésion photopolymérisable ou du composite fluide de la teinte choisie (en fonction de l’essayage préalablement validé).
– Mise en place.
– Flash polymérisation pour éliminer les excès notamment en interdentaire.
– Photopolymérisation finale.
– Retrait des excès, polissage, retrait de la digue, vérification de l’occlusion.
Fig.16 : Pose des facettes maxillaires.
Astuces
– Utiliser un bâtonnet collant de type Optrastick (Ivoclar Vivadent) pour manipuler plus facilement la facette. Pour le retirer, il faut maintenir la facette en place avec la précelle, faire un quart de tour avec l’Optrastick tout en le tirant doucement. S’il reste collé, tremper un brossette (MicroBrush) dans de l’alcool et la passer sur la partie collante. Le bâtonnet collant partira facilement.
– Pour isoler des dents de petites tailles comme les incisives latérales, penser à utiliser un crampon type B4 (sans ailette, chez Brinker par exemple).
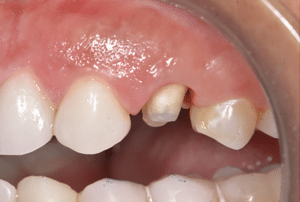
Dans notre cas clinique, la patiente avait une ancienne couronne céramo-métallique sur 24. Après dépose et reprise du traitement endodontique (Fig.17), il a été décidé de réaliser une reconstitution corono-radiculaire en méthode directe avec un composite fibré (EverX Bulk, GC) sans tenon. La reprise du niveau des limites n’est pas compatible avec une isolation correcte. La couronne sera une CCC zircone stratifiée scellée au ciment verre ionomère (Fuji I, GC).
Fig.17 : Réalisation de la couronne sur 24.
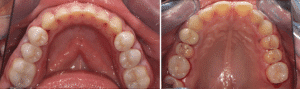
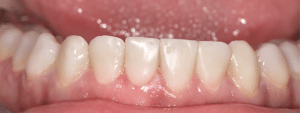
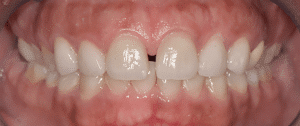
Les doléances de la patiente ont été traitées : elle ne présente plus aucune douleur et l’esthétique de son sourire a été restaurée (Fig.18).
Fig.18a à d : Vues finales.
Fig.18b.
Fig.18c.
Fig.18d.
Temps du traitement
À titre indicatif, voici le temps prévu pour chaque séance clinique.
1. Première consultation + empreinte numérique pour wax esthétique : 30 min.
2. Essai du wax + empreinte de référence + préparation des indirects + empreinte de travail : 2 h 30.
3. Pose de 8 onlays + 3 cpo Pm + 6 cpo ant. mdi + emp. pour wax pal. : 5 h.
4. Pressée des 6 faces pal. + final occlusion + emp. pour vérification clé facettes : 1 h 30.
5. Préparation de 6 facettes max. + emp. + provisoires : 2 h 30.
6. Essai 6 facettes : 1 h.
7. Pose 6 facettes max. : 2 h 30.
8. Dépose CCC 24 + rett. + RCRD + emp. + prov. : 2 h 30.
9. Pose CCC 24 : 30 min.
Conclusion
La réhabilitation des cas d’usure demande une attention particulière au moment de l’analyse. Le praticien doit se poser les questions suivantes : quoi faire (augmentation de la DVO ou pas et gestion de l’espace d’occlusion disponible), comment faire (technique directe/indirecte/combinées), avec quoi le faire (céramique, composite, PICNs) et dans quel ordre le faire (postérieur en premier). Ce temps de réflexion est la clé pour éliminer tout stress dans la gestion de ces cas complexes. Chaque situation clinique est unique et il est impossible de standardiser réellement un plan de traitement de réhabilitation globale d’un cas d’usure. Une fois cette gymnastique intellectuelle réalisée, les gestes techniques sont connus et maîtrisés par chaque praticien. Il n’y a donc pas de réelle difficulté clinique et ce ne sont pas des cas réservés à des « experts de la dentisterie ». Chaque praticien peut le réaliser, à condition de s’accorder du temps pour son analyse et répondre aux quatre questions avant de se lancer dans la réalisation du cas.
Auteur
Dr Lucile Dahan
Chirurgienne-dentiste, pratique orientée vers la restauration, la prothèse et l’esthétique.
Bibliographie
1. Oudkerk J, Grenade C, Davarpanah A, Vanheusden A, Vandenput S, Mainjot AK. Risk factors of tooth wear in permanent dentition: A scoping review. J Oral Rehabil. 2023 May 6. doi: 10.1111/joor.13489. Epub ahead of print. PMID: 37147932.
2. Orthlieb JD et Ré JH : la dimension verticale en 2023 : cadre décisionnel. Réalités Cliniques 2023 ;34(2) :6-16.
3. Sharon E, Beyth N, Smidt A, Lipovetsky-Adler M, Zilberberg N. Influence of jaw opening on occlusal vertical dimension between incisors and molars. J Prosthet Dent. 2019;122(2):115-118.
4. Vailati F, Belser UC. Classification and treatment of the anterior maxillary dentition affected by dental erosion: the ACE classification. Int J Periodontics Restorative Dent. 2010 Dec;30(6):559-71.
5. Hulac S, Kois JC. Managing the transition to a complex full mouth rehabilitation utilizing injectable composite. J Esthet Restor Dent. 2023 May 14. doi: 10.1111/jerd.13065. Epub ahead of print. PMID: 37183337.
6. Giovanni Tommaso Rocca, Nicolas Rizcalla, Ivo Krejci, Didier Dietschi. Evidence-based concepts and procedures for bonded inlays and onlays. Part II. Guidelines for cavity preparation and restoration fabrication. Int J Esthet Dent 2015 Autumn;10(3):392-413.
7. Chéron R ; communication orale, Cidae 2019, Belgique.
8. Gurel G. (2005) Les facettes en céramique : de la théorie à la pratique. Paris : Quintessence International.